Хронический панкреатит (ХП) – длительное воспалительное заболевание поджелудочной железы, с проявлениями в виде необратимых измененийструктуры органа, которые вызывают боль и/или стойкое снижение его функции.
Хронический панкреатит
Хронический панкреатит (ХП) — длительное воспалительное заболевание поджелудочной железы, с проявлениями в виде необратимых измененийструктуры органа, которые вызывают боль и/или стойкое снижение его функции.
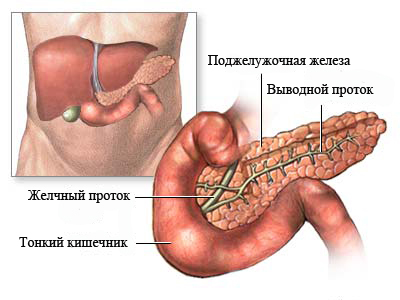
Поджелудочная железа осуществляет важные функции:
- секрецию большинства пищеварительных ферментов
- выработку инсулина (гормона, при недостаточности которого развивается сахарный диабет)
В мире наблюдается тенденция к увеличению заболеваемости острым и хроническим панкреатитом, за последние 30 лет — более чем в 2 раза.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом гастроэнтерологом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной жировой болезнью печени , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, сахарный диабет , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени. Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и лечения сахарного диабета , гипертонии.
Пациентам, страдающим гастроэзофагеальной рефлюксной болезнью ( ГЭРБ ), хроническим гастритом , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе гастроскопию ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
В данной статье описаны симптомы воспаления и эффективные подходы для лечения поджелудочной железы. Информация от экспертов медцентра Гераци (Ростов-на-Дону).
Причины
Причинами возникновения воспаления поджелудочной железы:
- Инфекционные болезни;
- В результате травм;
- Изменения сосудов поджелудочной железы;
- Воспалительные процессы других органов брюшной полости;
- Застойные процессы, образование конкрементов в протоках железы;
- Холецистит;
- Аллергические реакции на лекарства;
- Алкогольная интоксикация;
- Заболевания желчного пузыря;
- Пищевые нарушения (преобладание в рационе жирного, острого, избыточное питание).
Приступ начинается при застое выделяемого секрета и разрушения тканей железы под его воздействием.
Хроническое протекание болезни связано с наступившими морфологическими изменениями в тканях, и воздействием на поврежденный орган любым фактором риска. В этот момент начинается обострение и новые глубокие изменения в тканях.
Диета при остром и хроническом простатите, обострении простатита. Правильный выбор продуктов и техники приготовления пищи затруднит переход острого воспаления в хроническое, повысит эффект лекарств и специфических процедур.
Диета при остром простатите и обострении хронического
Когда все симптомы болезни в острой форме, необходимо полностью исключить запрещённую еду, не позволять себе нарушений правил питания. Состав продуктов остаётся прежним, кроме нескольких ограничений:
- Полностью убрать из рациона соль, горчицу.
- Супы готовить на овощной основе, без мяса.
- Уменьшить количество белковых продуктов и увеличить долю овощей.
- Воду, напитки прекращать пить за 2—3 часа до сна.
Общее количество жидкости в день, включая суп — 1,5–2 литра. Этих правил надо придерживаться до полного исчезновения симптомов.

Как питаться при заболеваниях поджелудочной железы.
Диета при панкреатите и холецистите
Поджелудочная железа и желчный пузырь обеспечивают основные процессы пищеварения в организме. Пациентам рекомендуется придерживаться диетического стола № 5, а при сопутствующих патологиях ЖКТ — диеты № 5а.
- количество приемов пищи: три основных и два перекуса; нельзя переедать и голодать;
- питаться небольшими порциями;
- контролировать суточный калораж: количество белковой пищи увеличивается, а жиров и быстрых углеводов — уменьшается;
- употреблять теплую еду;
- готовить продукты в пароварке или запекать, измельчать и/или перетирать;
- допускается яичный белок не больше двух раз в неделю;
- минимизировать или убрать кофе и крепкий чай, отказаться от алкоголя;
- при острой стадии холецистита и панкреатита первые два-три дня проводят на лечебном голодании, допускается питье чистой воды и отвар шиповника;
- диета при панкреатите и холецистите соблюдается от полугода до 12 месяцев, до получения стабильных результатов анализов.
Примерный рацион
Завтрак: овсяная каша, чай с молоком, крекер;
Перекус: запеченное яблоко, обезжиренный творог;
Обед: постный суп, куриная грудка на пару, овощной салат, отвар из шиповника;
Полдник: фрукт;
Ужин: овощное рагу, молочная сосиска, зеленый чай.
Лечение хронического панкреатита в клинике RHANA. Комплексное лечение хронического панкреатита ЛАЕННЕК-терапией в Москве.
ЛАЕННЕК-ТЕРАПИЯ. Комплексное лечение хронического панкреатита


доктор медицинских наук, профессор, заведующий кафедрой гастроэнтерологии Учебно-научного медицинского центра (УНМЦ) Управления делами Президента РФ (УДП РФ), г. Москва. Главный гастроэнтеролог Главного медицинского управления Управления делами Президента РФ, вице-президент Российской гастроэнтерологической ассоциации, вице-президент Научного общества гастроэнтерологов России (НОГР) по Центральному федеральному округу

Важными этапами лечения являются в первую очередь снятие интоксикации и восстановление функции печени как естественного, первичного органа детоксикации организма. Именно эти задачи позволяет решить препарат «Лаеннек» — гидролизат плаценты человека (Япония).
Лечение проводится по назначению врача, после предоставления анализов и УЗИ органов брюшной полости. Введение препарата может осуществляться внутривенно-капельно (капельницы), внутримышечно. Комплекс процедур подбирается индивидуально.
Источники
- https://expert-clinica.ru/diseases/hranicheskiy-pankreatit
- https://www.celt.ru/articles/art/covid-19-bolezni-organov-pichevareniya.phtml
- https://geraci.ru/our-blog/pravilnoe-lechenie-podzheludochnoy-zhelezy/
- https://drakner.ru/clinic/articles/3-printsipa-diety-i-podbor-produktov-pri-khronicheskom-prostatite/
- https://sport24.ru/news/zozh/2021-03-06-diyeta-pri-pankreatite-chto-mozhno-yest-pri-obostrenii-khronicheskom-pankeratite—menyu-mozhno-li
- https://rhanaclinic.ru/gastroenterologiya/khronicheskiy-pankreatit/