Язва желудка: ◆симптомы и причины заболевания, ◆ диагностика и лечение: схема, диета, можно ли лечиться народными средствами? ◆ возможные осложнения и профилактика — читайте подробнее в статье на сайте➞
Язва желудка
Информация в статье является справочной и не может использоваться для самодиагностики и самолечения. При обнаружении у себя симптомов заболевания обращайтесь к Вашему лечащему врачу.
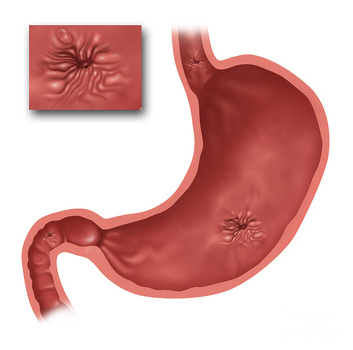
Язва желудка и 12-ти перстной кишки (язвенная болезнь желудка) код по МКБ — К25.3 под этим названием подразумевают ограниченный дефект на слизистой внутреннего слоя желудка. Изредка поражение захватывает подслизистый слой. Язва образуется под воздействием пепсина, соляной кислоты, а также желчи.
Эти вещества, воздействуя на ограниченном участке, вызывают трофические нарушения. Секреция соляной кислоты слизистой желудка обычно не возрастает. Для язвенной болезни типично рецидивирующее течение. Характерно чередование периодов обострений, которые развиваются весной и осенью, а также с периодами ремиссии.
Язва отличается от поверхностного поражения слизистой, называемого эрозией тем, что она при заживлении образует грубый рубец. Язвенную болезнь считают довольно распространенным заболеванием. Ее выявляют примерно у 4% населения Земли.
Прободная язва двенадцатиперстной кишки: грамотная диета после операции Диета после операции прободной язвы двенадцатиперстной кишки Соблюдение диеты
Основные правила диеты в первые недели после операции
Для того чтобы минимизировать риски развития осложнений после операции необходимо соблюдать следующие правила диетического режима:
- Приготовление еды должно быть только паровым, проходить этапы измельчения и перетирания. Продукты можно отваривать, но их бульон использовать нельзя.
- Пища должна быть свежеприготовленной и теплой.
- Еда должна содержать животные белки и жиры, обладающие строительной функцией для прогрессирующего заживления ушитого язвенного дефекта.
- Питание заключается в нескольких приемах пищи (в течение дня около 6-8 раз) мелкими порциями.
- Нельзя готовить пищу на сливочном и растительном масле.
- Запрещено переедать и пропускать приемы пищи.
- Необходимо исключить из блюд специи и соль.
- Нельзя употрeблять алкоголь.
- Запрещено использовать в рационе продукты, усиливающие газообразование в кишечнике.
Запрещенные продукты
Продукты, которые усиливают работу пищеварительного тракта, способствуют чрезмерному образованию газов в тонком и толстом кишечнике должны быть исключены из употрeбления в пищу после операции.
Для приготовления пищи нельзя использовать:
- молочные продукты в любом виде (молоко, кефир, сыры, творог, йогурты);
- капусту любых сортов и видов;
- бобовые;
- лук;
- редис;
- цитрусовые фрукты (апельсины, мaндарины);
- грибы;
- фруктовые и овощные соки;
- продукты из цельного зерна (выпечку);
- орехи, семечки;
- майонез, кетчуп и другие соусы;
- все каши, кроме рисовой, гречневой, овсяной и манной.
Исключить из рациона следует газированные напитки, фрукты (виноград, яблоки, бананы), маринованные овощи и фрукты, соленья, компоты, конфеты, жевательные резинки, копчености, жареную пищу, кофе, крепкий чай, чипсы, сухарики.
Питьевой режим
На 2-3 день послеоперационного периода больной должен начать соблюдать питьевой режим. В течение вторых суток необходимо начать пить по 1 чайной ложке в течение 30 минут теплой очищенной от примесей воды больше всего подойдет детская вода, используемая для малышей до 1 года. На 3-4 дни в зависимости от общего состояния больного по рекомендации врача больному разрешают пить кисель, отвар шиповника.
Отвар шиповника приготовить легко. Необходимо вечером в емкость с холодной водой (200-300 мл) добавить 20-30 г свежего шиповника. На следующий день настоявшуюся жидкость довести до кипения, а после охладить до комнатной температуры. Отвар нельзя принимать на голодный желудок. Его лучше пить в обеденное и вечернее время.
Больным нужно пить и более калорийное питье в виде некрепкого бульона, приготовленного из диетического мяса курицы, кролика или индюка. При приготовлении бульона не следует добавлять соль, черный перец и другие специи.
С обволакивающей целью можно больному в пищу есть желе. Оно не должно быть холодным.
Количество выпитой жидкости должно быть в пределах 2-3 литров в сутки.
Язвенная болезнь желудка или двенадцатиперстной кишки — лечение и операция по удалению язвы проводится в нашем центре бесплатно (в рамках федеральных квот для жителей России).
Симптомы недуга обычно проявляются достаточно ярко, что дает возможность своевременно выявить заболевание и начать соответствующее лечение. Главным симптомом является боль, в зависимости от характера боли можно понять, где именно локализуется язва. Время возникновения болевых ощущений также важно. Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
Если поражен кардиальный отдел желудка (он примыкает к пищеводу), то болевые ощущения возникают ближе к солнечному сплетению спустя 20 минут после еды. Нередко боль распространяется и на грудную клетку в области сердца, что может сбить с толку и стать причиной для постановки такого ошибочного диагноза как сердечный приступ при попытке самодиагностики. Подобная локализация язвенной болезни никогда не сопровождается болевым синдромом после физической нагрузки.
Поражение язвой пилорического отдела желудка (ближе к 12-перстной кишке) вызывает длительную острую боль, проявляющуюся в приступах. Иногда продолжительность одного приступа может составлять более 40 минут. Боль развивается через час после еды. Может возникать ночью. Часто возникают диспептические симптомы: тошнота, чувство вздутия, рвота. Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
10-15 % язв локализуются в антральным отделе, расположенном между пилорическим и кардиальным. При этом, если дефектное образование находится в малой кривизне желудка, пациент будет ощущать сильную боль в левом подреберье спустя 1-1,5 часа после еды. Стабилизация состояния наступает после того, как содержимое желудка переварено. Большинство таких больных испытывают боль вечером.
Локализованный в большой кривизне желудка язвенный дефект характеризуется менее выраженной клиникой, встречаются реже, чаще у пожилых, и в 50% случаев имеют злокачественный характер, причем, обнаружить такую язву достаточно трудно.
Непрекращающаяся ноющая боль, испытываемая преимущественно вечером и ночью, может свидетельствовать о расположении дефектного образования в антральном отделе. В этом случае болевой синдром не соотносится с приемом пищи.
Характер боли при язве 12-перстной кишки характеризуется тем, что она появляется через 1,5-2 часа после еды, часто ночью. Эта локализация язвы чаще встречается у мужчин до 40 лет. Более значим для этой категории больных генетический фактор. Диспептические расстройства реже, чем при локализации в желудке, но довольно часто пациентов беспокоят запоры.
Как спиртные напитки влияют на стенки желудка и какие изменения происходят при приеме алкоголя
Если пить регулярно
При регулярном употреблении алкоголя даже человек с изначально здоровым желудком становится обладателем гастрита, плавно переходящего в язву. Блокируется выработка соляной кислоты – пища загнивает, отравляя организм. Появляется плохой запах изо рта, тошнота и рвота. Соляная кислота обеззараживает пищу. При ее недостатке возникает отравление желудка.
Самое опасное осложнение – разрыв язвы, сопровождающийся кровотечением. Это может привести к летальному исходу. Симптомы – сильная боль, рвота и стул кровяного или кофейного цвета.
Когда стало плохо
Что делать, если после принятия алкоголя стало плохо? Промыть желудок. Промывание удаляет из организма часть этанола и облегчает состояние больного. Нужно вызвать рвоту. Если в рвотной массе обнаружились кровянистые образования, или пошла кровь, нужно срочно вызывать скорую помощь. После промывания выпить горячий чай или молоко, укутаться. Принять горизонтальное положение.

При язве и гастрите показано диетическое питание. Жидкие каши на воде, протертые супы, кисели. Целительны также отвары из мяты и ромашки. Тогда как любой алкоголь нужно исключить.
Причины дуодено-гастрального рефлюкса, симптомы и клиническая картина. Эффективные методы лечения профессора Пучкова К.В.
Лечение дуодено-гастрального рефлюкса
Консервативное лечение ДГР желудка отличается сложностью, целью терапии является нейтрализация агрессивного воздействия дуоденального содержимого на слизистую желудка и пищевода. Также в задачи лечения входит нормализация пропульсивной способности пищеварительного тракта. Назначения включают прокинетики, антациды, сорбенты, препараты урсодезоксихолевой кислоты (УДХК). При желчном рефлюксе терапия сочетается с базисным лечением основного заболевания. При этом огромное значение уделяется соблюдению диеты.
Медикаменты, используемые для устранения ДГР и восстановления моторики ЖКТ:
- антагонисты дофаминовых рецепторов (домперидон, метоклопрамид);
- агонисты 5НТ4 серотониновых рецепторов (тегасерод, мосаприд);
- средства комбинированного воздействия, к ним относятся блокаторы ацетилхолинэстеразы (гидрохлорид итоприда), антагонисты периферических дофаминовых D2 рецепторов, агонисты мотилиновых рецепторов (эритромицин), неселективные блокаторы синтеза NO, агонисты опиоидных периферических рецепторов (тримебутина малеат) и т. д.
Следует учесть, что эритромицин в качестве прокинетика не рекомендован из-за побочных эффектов, цизаприд — не показан в клинической практике из-за вероятности нарушения сердечной проводимости, тегасерод — увеличивает вероятность инфаркта миокарда.
Фармакологическое действие домперидона (D2 антагонист) и метоклопрамида (5 НТ4 агонист и D2 антагонист) связано с блокадой рецепторов дофамина, антагонисты которых вызывают повышение тонуса нижнего сфинктера пищевода, увеличивают сократительную функцию желудка, а также препятствуют релаксации. Кроме того, благодаря антагонистам дофаминовых рецепторов улучшаются эвакуаторная способность желудка и антродуоденальная координация, что способствует устранению дуодено-гастрального рефлюкса.
Важно учесть, что клинические проявления рефлюкса с использованием медикаментозных препаратов уменьшаются, однако носят симптоматический характер. Добиться хороших результатов можно только при функциональных нарушениях, которые привели к ДГР. В остальных случаях консервативная терапия должна сочетаться с хирургическим лечением, способным устранить причину рефлюкса и укрепить пилорический клапан.
Источники
- https://zdorovie-vn.ru/zabolevaniya/yazva-zheludka
- https://detdom-vidnoe.ru/for_parents/30762.php
- https://www.gosmed.ru/lechebnaya-deyatelnost/spravochnik-zabolevaniy/gastroenterologiya-bolezny/yazvennaya-bolezn-zheludka-ili-dvenadtsatiperstnoy-kishki/
- https://narkolog-24.ru/news/alkogol-i-yazva-zheludka/
- https://www.puchkovk.ru/obschaya-hirurgiya/duodeno-gastralnyy-reflyuks/