Что такое неврастения и причины ее появления. Общие симптомы астенического невроза. Гиперстеническая и гипостеническая форма. Как диагностируется неврастения и особенности лечения.
Симптомы неврастении: распознать и обезвредить
 Неврастения – одна из форм невроза, сущностью которой является истощение нервной системы на фоне сильного или систематического стресса и переутомления, физического или психического. «Благоприятный» возраст для развития заболевания – 20–40 лет. По статистике неврастения чаще встречается у мужчин, чем у женщин.
Неврастения – одна из форм невроза, сущностью которой является истощение нервной системы на фоне сильного или систематического стресса и переутомления, физического или психического. «Благоприятный» возраст для развития заболевания – 20–40 лет. По статистике неврастения чаще встречается у мужчин, чем у женщин.
Неврастения или астенический невроз хорошо поддается лечению, если пациенту оказывается квалифицированная помощь. Однако многое зависит и от самого больного, в частности, создание благоприятной атмосферы.
10 симптомов нервного срыва ✔ Узнайте, нужно ли Вам лечпение нервных расстройств ✔ Получите бесплатную консультацию специалиста ➤
6 способов диагностики симптомов нервного расстройства
Современная жизнь связана с множеством требований, различных вызовов, задач. И люди, пытаясь им отвечать, чувствуют перенапряжение, периодический стресс. А от этого уже недалеко и до нервных расстройств. Нужно отметить, что и такое заболевание как нервное расстройство желудка очень часто бывает вызвано именно стрессом и тревогами, но при такой проблеме большинство пациентов такжк не торопится обращаться к доктору, предпочитая дожидаться, пока все пройдет само.
Нервные расстройства достаточно распространены — около 90% жителей городов сталкивалась с ними хоть раз. Но статистически это проследить сложно из-за того, что много людей стараются перенести потрясения без обращения к доктору и психотерапии. Однако опасность столкнуться с нервным расстройством в сегодняшней реальности действительно огромна. Почти каждый из нас включен в ту либо другую группу риска, зависимо от этого различают и определенные типы нервных расстройств.

В значительной мере расстройствам нервов подвергаются:
- Люди, относящиеся к тревожному типу личности, нередко переживающие даже о причине того, чт не произошло, корящие себя за недочеты в прошлом.
- Трудоголики, слишком усердно работающие люди, сталкивающиеся с постоянными переутомлениями.
- Люди с трудностями во взаимоотношениях с товарищами, родственниками, сотрудниками.
- Те, кто злоупотребляет алкогольными напитками, курением, принимает наркотические вещества.
- Личности с низкой самооценкой.
- Гиперответственные с «комплексом отличника».
- Люди, у чьих родителей были какие-либо расстройства нервов.
- Пациенты с тяжелыми патологиями, в особенности щитовидки, онкоболезнями и т.д.
- Те, кто должны подготовиться к крупным изменениям в жизни либо у кого они недавно прошли. И не так важно, положительные это изменения или не очень.
Такие состояния — реактивного типа, иными словами возникают из-за определенных обстоятельств внешнего мира и различных тревог. Но случается, что их вызывают не какие-либо события или связанные с этим ощущения, а эндогенные, т.е. внутренние, причины — из-за них нарушаются метаболизм, строение нервных клеток. Такие причины бывают очень многообразны: от сбоев в диете, нарушений в поглощении ряда витаминов, требуемых для полноценного действия нервной системы, до опасных болезней эндокринной системы, онкологических патологий. Важно отметить, что бывают особые тесты нервного расстройства, помогающие с точным определением проблемы. Так, до начала лечения в Израиле и иных странах с развитой медициной тщательная диагностика разных видов является неотъемлемой составляющей процесса терапии.
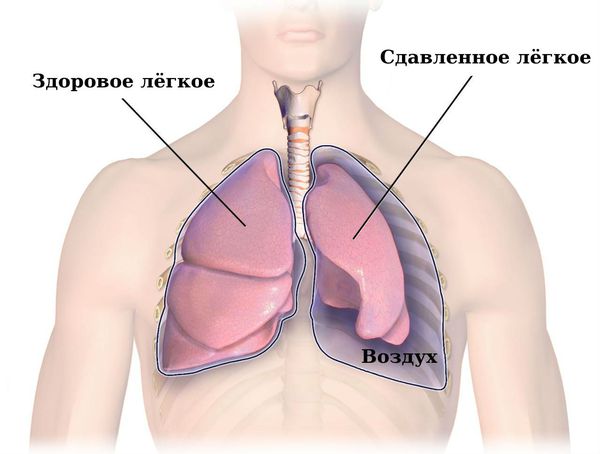
Боль в спине часто появляется после резкого движения или подъёма тяжестей. Если спина болит постоянно — это симптом заболевания. Причину болевых ощущений в спине диагностирует и лечит невролог. Недомогание успешно лечится консервативными методами.
Ещё один распространённый фактор, влияющий на возникновение болезненных ощущений в спине — это беременность. По мере роста живота и увеличения поясничного изгиба, увеличивается и нагрузка на позвоночник. Межпозвоночные диски начинают усиленно изнашиваться, иногда защемляются нервы. Можно предотвратить боли в спине и провоцирующие их патологии, если не перетруждаться во время беременности. Если нужно, стоит носить поддерживающий бондаж и следовать другим советам врача.
Даже если во время самой беременности болей в спине не наблюдалось, но позвоночник подвергся серьёзной нагрузке, травмы, ведущие к болезненным ощущениям, могут возникнуть во время родов.
«Не навредить»: как не перепутать боль в сердце и межреберную невралгию. ✅ При боли в груди задайте пять вопросов. Они помогут сориентироваться в симптомах и определиться с дальнейшей тактикой.
Пять вопросов при боли в груди
При боли в груди задайте пять вопросов. Они помогут сориентироваться в симптомах и определиться с дальнейшей тактикой.
1. Где болит?
Коронарная боль (вызванная повреждением сосудов сердца — например, при стенокардии и инфаркте миокарда) появляется по центру за грудиной или чуть левее. Она отдает в левое плечо, левую руку и шею, реже уходит на правую сторону, распространяется в верхнюю часть живота или ощущается между лопатками. Обычно человек не может точно показать, где болит.
Иллюстрация показывает, где болит при стенокардии и инфаркте.
При межреберной невралгии боль ощущается по ходу нерва. Обычно она точечная — человек может четко показать, где болит. Локализуется чаще слева в груди — как раз там, где мы обычно ищем сердце. Реже межреберная невралгия проявляется болью в правой половине грудной клетки, между лопатками.
2. Как болит?
Сердечная боль вызвана нарушением кровотока в миокарде. Она:
При стенокардии человек пытается описать боль, прикладывая сжатый кулак к груди.
Боль при межреберной невралгии связана с ущемлением нервов или спазмом мышц. Она:
3. Что провоцирует?
- после физической нагрузки;
- при стрессе;
- при переедании;
- при выходе из тепла в холод;
- на фоне высокого артериального давления.
В этих ситуациях повышается потребность миокарда в кислороде. Но артерии сужены, кислород не проходит, клетки страдают — и появляется боль. При исходной патологии сердца боль возникает и в состоянии покоя.
Боль при межреберной невралгии может быть спровоцирована кашлем, чиханьем, подъемом тяжестей, неудобным положением тела. Она усиливается при вдохе и движении.
4. Сколько длится?
Сердечная боль при стенокардии длится 1-5 минут, стихает самостоятельно или после таблетки нитроглицерина. При инфаркте нитроглицерин не помогает, боль сохраняется до 15 минут и дольше.
Межреберная невралгия обычно сопровождается кратковременной болью — от нескольких секунд до минуты. Стихает при перемене положения тела, после приема нестероидных противовоспалительных средств.
5. Что еще беспокоит?
Боль в сердце сопровождается такими симптомами:
- бледность;
- одышка;
- холодный пот;
- нехватка воздуха;
- учащенное сердцебиение;
- чувство страха;
- иногда — тошнота и рвота.
При межреберной невралгии часто появляется чувство онемения в руках, жжение, непроизвольное подергивание мышц.
На практике отличить сердечную боль от межреберной невралгии по одним лишь симптомам сложно. Нужно дополнительное обследование — ЭКГ, УЗИ сердца, рентгенография. Если в течение 15 минут боль в груди не стихает — вызывайте скорую помощь. Но даже если боль ушла самостоятельно, стоит обратиться к врачу — исключить состояния, опасные для жизни.

Точность диагноза влияет на выбор курса лечения позвоночника. Ключом к точной диагностике является опыт…
Инсульт — это острое нарушение мозгового кровообращения, приводящее к повреждению ткани головного мозга….
Лечебно-методический центр «Ормедиум»
Когда нервничаю болит спина
Прострел — острая боль в позвоночнике, в основном — его в поясничном отделе. Прострел часто связан с неловким движением, падением, резкой чрезмерной нагрузкой. Основная статья по теме «прострел в пояснице» — «Люмбаго (прострел в пояснице, прострел в спине, острый пояснично-крестцовый радикулит)».

РЕКОМЕНДАЦИИ ПРИ ПРОСТРЕЛЕ
Как только «прострелило», для уменьшения болей сделайте следующее:
- С учетом противопоказаний примите ненаркотический анальгетик, например — Кетанов или Мовалис.
- С учетом противопоказаний примите нестероидный противовоспалительный препарат, например — Аркоксия или Аэртал.
- С учетом противопоказаний примите мочегонный препарат, например — Фурасемид.
- Помажьте больное место обезболивающим гелем, например — Фаниган-фаст-гель, Диклак-гель, Фастум-гель или приклейте на больное место Олфен-пластырь.
- Крайне важно до визита к врачу находиться в покое в удобном и наименее болезненном положении.
- Полностью исключите (или хотя бы минимализируйте) физические нагрузки.
- Максимально обездвижьте (иммобилизируйте) пораженный отдел позвоночника:
- при простреле в шейном отделе позвоночника желательно одеть желательно одетьшейный корсет (бандаж) или наложить на шею ватно-картонную шину, как при травме;
- при простреле в грудном отделе позвоночника туго перебинтуйте грудную клетку, как при переломе ребер.
- при боли в поясничном отделе позвоночника:
- желательно одеть специальный медицинский фиксирующий пояс (корсет) для поясничного отдела позвоночника с фиксирующими пластинами;
- расстелите на полу одеяло и лягте на пол. Если вышеуказанного пояса (корсета) нет — можно положить небольшой валик под поясницу.
- С учетом противопоказаний примите ненаркотический анальгетик, например — Кетанов или Мовалис.
- С учетом противопоказаний примите нестероидный противовоспалительный препарат, например — Аркоксия или Аэртал.
- С учетом противопоказаний примите мочегонный препарат, например — Фурасемид.
- Помажьте больное место обезболивающим гелем, например — Фаниган-фаст-гель, Диклак-гель, Фастум-гель или приклейте на больное место Олфен-пластырь.
- Крайне важно до визита к врачу находиться в покое в удобном и наименее болезненном положении.
- Полностью исключите (или хотя бы минимализируйте) физические нагрузки.
- Максимально обездвижьте (иммобилизируйте) пораженный отдел позвоночника:
- при боли в шейном отделе позвоночника желательно одеть шейный корсет (бандаж)или наложить на шею ватно-картонную шину, как при травме;
- при боли в грудном отделе позвоночника туго перебинтуйте грудную клетку, как при переломе ребер;
- при боли в поясничном отделе позвоночника: желательно одеть специальный медицинский фиксирующий пояс (корсет) для поясничного отдела позвоночника с фиксирующими пластинами; расстелите на полу одеяло и лягте на пол.
- Вы здесь:
- Главная />
- БАЗА ЗНАНИЙ />
- Советы экстренной помощи при болях в позвоночнике (спине, шее, пояснице)
- инфекционные заболевания: туберкулёз, опоясывающий герпес, бруцеллёз, грипп, брюшной и сыпной тиф, малярия, скарлатина, сепсис, сифилис;
- стеноз поясничного отдела спинномозгового канала;
- костные выросты на позвонках — остеофиты. Они возникают в результате остеохондроза, остеоартроза позвоночника или спондилёза; , при котором один позвонок соскальзывает по отношению к другому;
- инфекционно-аллергические болезни: полирадикулоневрит, рассеянный склероз;
- синдром грушевидной мышцы; , сахарный диабет;
- нарушение кровообращения и обмена веществ.
- https://arbat25.ru/myi-lechim/psixicheskie-rasstrojstva/simptomyi-nevrastenii-raspoznat-i-obezvredit
- https://renaissance-clinics.com/mental-disorders-treatment/nervous-disorders-treatment
- https://mz-clinic.ru/symptom/boli-v-spine.html
- https://mz-clinic.ru/articles/%C2%ABne-navredit%C2%BB-kak-ne-pereputat-bol-v-serdcze-i-mezhrebernuyu-nevralgiyu.html
- https://xn--d1abkndho2a.xn--p1ai/index.php/vazhno/54-sovety-ekstrennoj-pomoshchi-pri-bolyakh-v-pozvonochnike-spine-shee-poyasnitse
- https://mz-clinic.ru/bolezni/nervous-system/zashchemleniye-sedalishchnogo-nerva.html
Займите наименее болезненное положение. Основные удобные позы (смотрите рисунки):
(1) лежа на спине с валиком под колени из 1-го — 2-х сложенных одеял;
(2) лежа на больном боку с согнутой ногой;

Все описанные рекомендации помогут облегчить состояние, но не устранить причину! Для устранения причины прострела следует обратиться к квалифицированному врачу мануальной терапии (мануальному терапевту). Подробнее о мануальной терапии.
Обращайтесь за помощью только к квалифицированному врачу — неквалифицированные или неправильные манипуляции могут значительно ухудшить состояние и привести к осложнениям и травмам!
Проведите простой тест: встаньте рядом с зеркалом и посмотрите на себя — ваша фигура деформирована «противоболевой позой»? Если да — не откладывайте встречу с врачом! Чем дольше Вы терпите, тем продолжительнее и труднее будет курс лечения, да и дороже (придется посетить большее количество лечебных сеансов с более длительными лечебными процедурами).
РЕКОМЕНДАЦИИ ПРИ БОЛИ В СПИНЕ (БОЛИ В ПОЗВОНОЧНИКЕ)

РЕКОМЕНДАЦИИ ПРИ БОЛИ В СПИНЕ (БОЛИ В ПОЗВОНОЧНИКЕ)
В домашних условиях для облегчения состояния при болях в спине (болях в позвоночнике) мы можем посоветовать вам ряд простых рекомендаций:
Если вышеуказанного пояса (корсета) нет — можно положить небольшой валик под поясницу.
Займите наименее болезненное положение.
Основные удобные позы (смотрите рисунки):
(1) лежа на спине с валиком под колени из 1-го — 2-х сложенных одеял;
(2) лежа на больном боку с согнутой ногой;

Вышеописанные мероприятия не устраняют причину появления боли в спине, а лишь облегчают состояние больного. Основная причина появления боли в спине — наличие заболевания позвоночника в острой или подострой форме (стадии).
ПРОФИЛАКТИКА БОЛИ В СПИНЕ (БОЛИ В ПОЗВОНОЧНИКЕ)
Для предотвращения появления боли в спине (боли в позвоночнике) рекомендуем вам ознакомиться со статьями Как правильно сидеть, Как правильно стоять, Как правильно поднимать и перемещать тяжести и Как правильно лежать и спать. Также, не менее важно знать, как функционирует позвоночник (смотрите статью Строение позвоночника человека).
ЛЕЧЕНИЕ БОЛИ В СПИНЕ (БОЛИ В ПОЗВОНОЧНИКЕ)
Для быстрого устранения боли в спине (боли в позвоночнике) и лечения заболевания, которое вызвало боли в спине, вы можете обратиться в наш медицинский центр.
С 2003 года наш медицинский центр занимается лечением заболеваний позвоночника и болей в спине (позвоночнике), являющихся основными проявлениями заболеваний позвоночника. Для устранения боли в спине (позвоночнике) и лечения заболеваний позвоночника врачи мануальные терапевты (врачи мануальной терапии) нашего центра применяют Нетравматичную методику безоперационного лечения.
Курс безоперационного лечения боли в спине (боли в позвоночнике) в нашем центре составляет 3 — 15 комплексных лечебных сеансов (в зависимости от причины возникновения болей и стадии патологического процесса). Периодичность посещения нашего центра при курсовом лечении — ежедневно или через день. Снять острую боль и значительно улучшить состояния можно за 1 — 3 сеанса лечения.
На сеансах лечения комплексно применяются: мануальная терапия, лечебный массаж,физиотерапия, медикаментозная терапия и другие методы безоперационного лечения.
В процессе лечения необходимо соблюдать максимально щадящий режим для позвоночника, и максимально исключающий физические нагрузки в течение курса лечения и, как минимум, нескольких дней после окончания курса лечения!
Очень внимательно надо отнестись к рекомендациям лечащего врача мануального терапевта (врача мануальной терапии). Иногда пациенту необходима дополнительная наружная фиксация позвоночника. В таком случае, после проведения комплексного лечебного сеанса и процедурымануальной терапии (коррекции позвоночника, вправления позвонков) пациенту рекомендуется ношение специального медицинского фиксирующего пояса (корсета).
По мере улучшения самочувствия следует внимательно следовать рекомендациям врача мануальной терапии (мануального терапевта). Не думайте, что после проведенного сеанса мануальной терапии и снятия острого болевого синдрома вы сразу вылечились! Это только начало: боль прошла, но нарушенный тонус мышц и нестабильность позвоночника остались. Если вас лечат по принципу «раз — и готово!» — это методика шарлатанов. Серьезный врач после снятия болей острого периода обязательно порекомендует дальнейшее лечение.
Защемление седалищного нерва – неврологическое заболевание. ✅️ Болезнь называют ишиасом, невралгией седалищного нерва или пояснично-крестцовым радикулитом. Симптомы, причины, методы диагностики, лечение защемления седалищного нерва.
Лечение защемления седалищного нерва
Врачи клиник «Мастерская Здоровья» в Санкт-Петербурге знают, как лечить защемление седалищного нерва без операции. Консервативные методы снимают симптомы болезни и оздоравливают организм.
Врач составляет курс лечения индивидуально для каждого пациента. Курс учитывает стадию болезни, возраст, пол и особенности организма больного. Пациент проходит процедуры 2-3 раза в неделю. Лечение ущемления седалищного нерва займёт от 3 до 6 недель. Боль в пояснице пройдёт после первой недели лечения. Курс лечения составляется из следующих процедур:



Лечение защемления седалищного нерва в «Мастерской Здоровья» снимает боль и воспаление, спазмы в мышцах. Процедуры ускоряют обмен веществ и кровообращение, снимают раздражение нервных корешков, улучшают их питание. Пациент чувствует прилив сил, у него нормализуется давление и повышается иммунитет.
После окончания курса врач выдаёт пациенту методичку с упражнениями для самостоятельного выполнения дома. Доктор посоветует, что ещё делать для профилактики болезни.
Причины болезни
Защемление седалищного нерва редко возникает по единственной причине. Чаще всего оно появляется в пожилом возрасте на фоне комплекса патологий в позвоночнике. Болезнь чаще всего вызывают следующие причины:
-
. При грыже межпозвоночный диск выпячивается и зажимает корешки седалищного нерва;
Появление болезни провоцируют доброкачественные и злокачественные опухоли позвонков, внутренние кровотечения, физические перегрузки, травмы, переохлаждение. Холод активизирует инфекции и часто предшествует воспалению седалищного нерва. Отравление лекарствами, ядами, тяжёлыми металлами, токсинами или алкогольными напитками повышает риск получить защемление.
Источники