Справочная информация по российской вакцине против кори, краснухи и паротита «Вактривир» – состав, описание, инструкция по применению, аналоги, особенности вакцинации.
| Вакцина | Цена |
|---|---|
| Вакцина коревая культуральная ФГУП НПО «Микроген» МЗ РФ, Россия | 2000 ₽ |
| Вакцина паротитная культуральная ФГУП НПО «Микроген» МЗ РФ, Россия | 2000 ₽ |
| Вакцина паротитно-коревая культуральная ФГУП НПО «Микроген» МЗ РФ, Россия | 3000 ₽ |
| Вакцина против краснухи ФГУП НПО «Микроген» МЗ РФ, Россия | 2000 ₽ |
| М-М-Р II Merck Sharp & Dohme (MSD), США | 5000 ₽ |
| Приорикс GlaxoSmithKline Biologicals S.A., Бельгия | нет в наличии |
Лекарственная форма: лиофилизат для приготовления раствора для подкожного введения.
Производитель: АО «НПО «Микроген», Россия.
Поставить прививку от пневмококковой инфекции — вакцина «Превенар 13». Для детей и взрослых. Стоимость 4700 руб. Записаться на вакцинацию в НИИ Эпидемологии. Консультация по вакцине +7 (495) 788-000-2.
ОПИСАНИЕ ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Вакцина Превенар 13 представляет собой капсулярные полисахариды 13 серотипов пневмококка:1, 3,4,5, 6А, 66, 7F, 9У, 14, 18С, 19А, 19F и 23F, индивидуально конъюгированные с дифтерийным белком CRM197 и адсорбированные на алюминия фосфате.
Внешний вид: Гомогенная суспензия белого цвета.
ПРЕВЕНАР 13 производится в соответствии с рекомендациями В03 по производству и контролю качества пневмококковых конъюгированных вакцин.
Фармакологическая группа
Пневмококковый очищенный полисахаридный антиген конъюгированный.
Код АТХ: J07AL02
Иммунологические свойства
Введение вакцины Превенар 13 вызывает выработку антител к капсулярным полисахаридам Streptococcus pneumoniae, обеспечивая тем самым специфическую защиту от инфекций, вызываемых включенными в вакцину 1, 3,4, 5, 6А, 6В, 7F, 9У, 14, 18С, 19А, 19F и 23F серотипами пневмококка.
Согласно рекомендациям ВОЗ для новых конъюгированных пневмококковых вакцин определена эквивалентность иммунного ответа Превенар 13 по трем критериям: процент пациентов, достигших концентрации специфических антител IgG
0,35 мкг/мл; средние геометрические концентрации (СГК) иммуноглобулинов и опсонофагоцитарная активность (о ФА) бактерицидных антител (ОФА титр
1:8 и средние геометрические титры (СГТ)). Для взрослых лиц не определен защитный уровень противопневмококковых антител и используется серотип-специфическая ОФА (СП).
Вакцина Превенар 13 включает до 90 серотипов. являющихся причиной инвазивных пневмококковых инфекций (ИПИ), в том числе устойчивых к лечению антибиотиками.
Иммунный ответ при использовании трех или двух доз а серии первичной вакцинации.
После введения трех доз Превенар 13 при первичной вакцинации детей в возрасте до 6 мес отмечен значительный подъем уровня антител ко всем серотипам вакцины. После введения двух доз при первичной вакцинации Превенар13 в рамках массовой иммунизации детей той же возрастной группы также отмечается значительный подъем титров антител ко всем компонентам вакцины, для серотипов 6В и 23F уровень IgG
0,35 мкг/мл определялся у меньшего процента детей. Вместе с тем, отмечен выраженный бустерный ответ на ревакцинацию для всех серотипов. Формирование иммунной памяти показано для обеих указанных выше схем вакцинации. Вторичный иммунный ответ на ревакцинирующую дозу у детей второго года жизни при использовании трех или двух доз в серии первичной вакцинации сравним для всех 13 серотипов.
При проведении вакцинации недоношенных детей (родившихся при сроке гестации < 37 недель), включая глубоко-недоношенных детей (родившихся при сроке гестации < 28 недель), начиная с возраста двух месяцев, отмечено, что уровень защитных специфических противопневмококковых антител и их ОФА после законченного курса вакцинации достигали значений выше защитных у 87-100 привитых ко всем тринадцати включенным в вакцину серотипам.
Иммуногенность у детей и подростков в возрасте от 5 до 17 лет
Дети в возрасте от 5 до < 10 лет, которые до этого получили как минимум одну дозу пневмококковой 7-валентной конъюгированной вакцины, а также ранее не вакцинированные дети и подростки в возрасте от 10 до 17 лет, получив по одной дозе вакцины Превенар 13, продемонстрировали иммунный ответ на все 13 серотипов, эквивалентный таковому у детей 12-15 месяцев, вакцинированных четырьмя дозами препарата Превенар 13.
Однократное введение Превенар 13 детям в возрасте 5-17 лет способно обеспечить необходимый иммунный ответ на все серотипы возбудителя, входящие в состав вакцины.
Иммуногенность вакцины у взрослых
У взрослых в возрасте 60-64 года, не получавших до этого полисахаридную пневмококковую 23-валентную вакцину (ППВ23), после введения вакцин Превенар 13 или ППВ23, и у взрослых в возрасте 50-59 лет, которые получили одну дозу вакцины Превенар 13, установлена иммунологическая эквивалентность для 12 общих с ППВ23 серотипов. Кроме того, для 8 общих с ППВ23 серотипов и по серотипу 6А, уникального для вакцины Превенар 13, продемонстрирован статистически значимо более высокий иммунный ответ на Превенар 13.
Иммунный ответ на Превенар 13 у людей в возрасте 50-59 лет для всех 13 серотипов был эквивалентен таковому взрослых в возрасте 60-64 лет. Более того, лица в возрасте 50-59 лет дали статистически более высокий иммунный ответ на 9 из 13 серотипов по сравнению с людьми в возрасте 60-64 лет.
Иммунный ответ у взрослых, ранее вакцинированных ППВ23
5 лет назад, введение Превенар продемонстрировало не меньшую эффективность для 12 общих серотипов по сравнению с ответом на ППВ23, при этом на 10 общих серотипов и серотип 6А иммунный ответ на Превенар 13 был статистически значимо выше по сравнению с ответом на ППВ23. Было показано, что Превенар 13 дает более выраженный иммунный ответ по сравнению с ревакцинацией ППВ23.
Продемонстрирована клиническая эффективность Превенар 13 в рандомизированном двойном слепом плацебо-контролируемом исследовании САРПА (более 84 000 пациентов) в отношении внебольничной пневмококковой пневмонии (ВПП) у взрослых в возрасте 65 лет и старше: 45 в отношении первого эпизода ВПП, вызванной серотипами, перекрываемыми Превенар 13 (инвазивной и неинвазив ной); 75 в отношении инвазивных инфекций, вызванных серотипами, перекрываемыми Превенар 13.
Иммунный ответ в особых группах пациентов
Пациенты с описанными ниже заболеваниями подвержены повышенному риску пневмококковой инфекции. Клиническая значимость иммунного ответа, индуцированного Превенар 13 у пациентов этих групп, на сегодня неизвестна.
Серповидно клеточная анемия. В открытом несравнительном исследовании, проведенном во Франции, Италии, Великобритании, США, Ливане, Египте и Саудовской Аравии с участием 158 детей и подростков в возрасте
6 и < 18 лет с серповидноклеточной анемией, ранее вакцинированных одной или более дозами ППВ23 как минимум за 6 месяцев до включения в исследование показала, что введение первой дозы Превенар 13 при двукратной иммунизации с интервалом 6 месяцев приводило к статистически значимо высокому иммунному ответу (СГК IgG к каждому серотипу, определяемые методом иммуноферментного анализа (ИФА), и СГТ опсонофагоцитарной активности (о ФА СГТ) к каждому серотипу). После введения второй дозы иммунный ответ был сопоставим с таковыми после первой дозы препарата.
ВИЧ-инфекция. ВИЧ-инфицированные дети и взрослые с количеством CD4
200 клеток/мил (в среднем 717,0 клеток/мкл), вирусной нагрузкой < 50 000 копий/мл (в среднем 2090,0 копий/ил), с отсутствием активных СПИД-ассоциированных заболеваний и ранее не получавшие вакцинации пневмококковой вакциной, получали 3 дозы Превенар 13. Показатели IgG СГК и ОФА были достоверно выше после первой вакцинации Превенар 13 по сравнению с довакцинальным уровнем. На вторую и третью дозы (через 6 и 12 месяцев) развивался более высокий иммунный ответ, чем после однократной вакцинации Превенар13.
Трансплантация гемопоэтических стволовых клеток. Дети и взрослые, которым была выполнена аллогенная трансплантация гемопоэтических стволовых клеток (ТГСК), в возрасте
2 лет с полной гематологической ремиссией основного заболевания или с удовлетворительной частичной ремиссией в случае лимфомы и миеломы, получали три дозы Превенар 13 с интервалом не менее 1 месяца между дозами. Первую дозу препарата вводили через 3-6 месяцев после ТГСК. Четвертую (бустерную) дозу Превенар 13 вводили через 6 месяцев после третьей дозы. В соответствии с общими рекомендациями, разовую дозу ППВ23 вводили через 1 месяц после четвертой дозы Превенар 13. Титры функционально активных антител (ОФА СГТ) в этом исследовании не определялись. Введение Превенар 13 вызывало повышение СГК серотип-специфических антител после каждой дозы. Иммунный ответ на бустерную дозу Превенар 13 был значимо выше для всех серотипов по сравнению с ответом на первичную серию иммунизации.
В России зарегистрировано уже три вакцины от коронавируса – «Спутник V» от института им. Гамалеи, «ЭпиВакКорона» от центра вирусологии «Вектор» и «КовиВак», разработанная центром им. Чумакова. Прививки созданы на основе разных технологий, отмечают медики. Они рассказали «Газете.Ru», в чем отличия трех препаратов и чем руководствоваться при выборе вакцины.
Врачи рассказали, чем различаются три российские вакцины от COVID-19
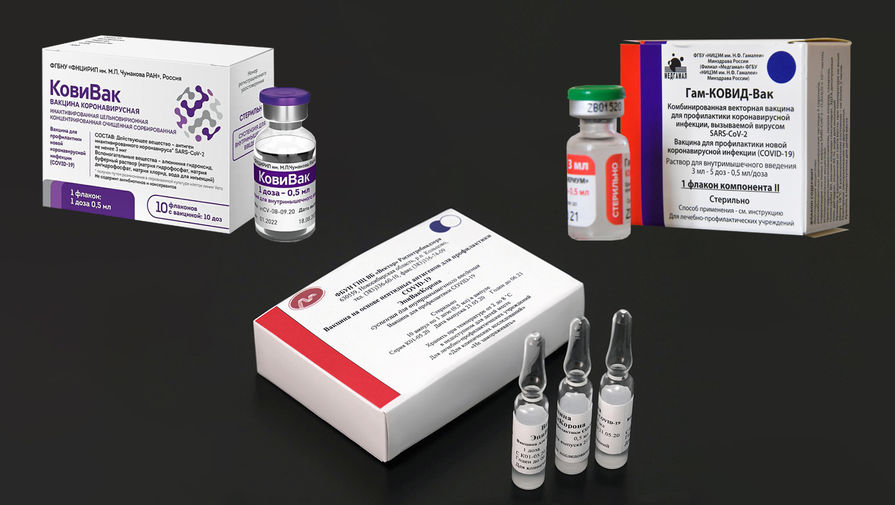
В России зарегистрировали третью вакцину от коронавируса — речь идет о препарате «КовиВак», созданном центром разработки иммунобиологических препаратов им. М.П. Чумакова. Об этом сообщил премьер-министр РФ Михаил Мишустин, отметив, что Россия — единственная страна в мире, где есть три собственные вакцины для профилактики коронавируса.
«Спутник V» активирует не только антитела, но и клеточный иммунитет
Массовая вакцинация россиян от COVID-19 началась в январе 2021 года — в большинстве случаев граждан прививают препаратом «Спутник V», разработанным институтом эпидемиологии им. Гамалеи
Как объяснила «Газете.Ru» врач общей практики Анастасия Тараско, данная вакцина создана на основе человеческого аденовируса (вирусы ОРВИ — «Газета.Ru»). «Аденовирус проскальзывает в клетки организма, но сам не размножается и не вызывает заболевания. Затем клетки вакцинированного производят S-белок, а он в свою очередь вызывает образование антител», — рассказала медик.
Как правило, для вакцин ученые используют распространенный аденовирус-5. «А российские разработчики пошли по другому пути, чтобы выработать наибольшую иммунную защиту. Для первичной прививки они воспользовались аденовирусом-26, и только через 21 день вводят также аденовирус-5», — сообщила Тараско.
В связи с этим основной особенностью данного препарата является то, что после него в организме не только образовываются антитела, но и активируется клеточный иммунитет, уточнила врач.
«Кроме того, эта вакцина прошла уже все стадии исследования и показала очень хорошую эффективность — 91-95%. После нее не было зафиксировано смертей, а побочные эффекты были очень легкие», — отметила эксперт.
«ЭпиВакКороной» — самая безопасная»
С конца прошлого года в некоторых российских поликлиниках начали прививать и вакциной «ЭпиВакКорона», разработанной центром вирусологии «Вектор». До конца 2020 года в регионы, по данным Роспотребнадзора, должно было поступить 50 тыс. доз препарата.
«ЭпиВакКорона» — также не живая вакцина, она не размножается в организме и не вызывает заболевания, как и «Спутник V», — сообщила Тараско.
Она пояснила, что в основе данного препарата лежат небольшие порции белков SARS-CoV-2. «И это, на самом деле, очевидный недостаток — ведь коронавирус продолжает мутировать, а в основе данной вакцины только конкретные белки конкретного подтипа вируса. Поэтому новым штаммом коронавируса можно запросто заболеть, даже если привит», — заявила медик, добавив, что пока зарегистрированы только две фазы испытаний «ЭпиВакКороны».
«Третья стадия исследований еще идет, но за время предыдущих испытаний уже были выявлены некоторые нежелательные реакции — в частности, чувство разбитости, лихорадка. Хотя и встречается это редко. Хуже то, что многие добровольцы, которые были привиты, так и не обнаружили у себя антитела»,
— заметила собеседница «Газеты.Ru».
Так, участники пострегистрационных клинических исследований «ЭпиВакКороны» обратились с открытым письмом к Минздраву, Роспотребнадзору и самому «Вектору». Они утверждают, что в их выборке более 50% документально подтвердивших свое участие в исследовании получили отрицательные анализы на антитела, хотя плацебо должно было быть всего у 25% участников.
При этом в Роспотребнадзоре ранее заявили о 100-процентной эффективности данной вакцины, в связи с чем правительство выделило «Вектору» более 2 млрд рублей на ее производство. Глава Роспотребнадзора Анна Попова сообщила, что вакцины «Эпиваккорона» и «Спутник V» подтвердили свою эффективность против британского штамма коронавируса.
«Сегодня завершены проверки эффективности [вакцин] против британского штамма. Ни для «Эпиваккороны», ни для вакцины российской «Спутник V» разницы между ее активностью в отношении вируса обычного или британского штамма нет, вакцина эффективна. Люди, которые привиты «Эпиваккороной» и «Спутником V», могут считать себя защищенными от нового штамма», — сказала она ТАСС.
Вместе с тем иммунолог Мария Польнер в беседе с «Газетой.Ru» подчеркнула, что и в случае выработки антител после прививки «ЭпиВакКороной» иммунитет скорее всего будет не очень продолжительным.
Тем не менее Тараско заметила, что тесты могут ошибочно констатировать отсутствие антител. «Есть мнение, что общие тесты не фиксируют антитела, выработанные этой вакциной, и для их обнаружения нужно использовать специфические анализы», — сказала она.
В то же время Польнер отметила, что «ЭпиВакКорона», несмотря на недостатки, является самой безопасной из всех трех вакцин. Поэтому именно она рекомендована людям с сопутствующими патологиями — пациентам с нарушениями функции иммунитета, людям с онкологическими заболеваниями и пожилым. Кроме того, известно, что «ЭпиВакКорона» наиболее безопасна для аллергиков, добавил в разговоре с «Известиями» Михаил Каган.
Замглавы Совбеза Дмитрий Медведев ранее заявлял, что со второго полугодия 2021 года в России будут выпускать 1,5 млн доз «ЭпиВакКороны» в месяц. Вместе с тем третью фазу исследований планируется завершить 15 июня этого года.
«КовиВак» знакомит организм сразу с 50 белками коронавируса
Уже в середине марта в гражданский оборот будут запущены первые 120 тыс. доз новой вакцины от центра им. Чумакова «КовиВак». По словам премьер-министра РФ Михаила Мишустина, препарат доказал свою безопасность и эффективность в ходе клинических исследований на добровольцах.
После получения регистрации запланирована заключительная фаза клинических испытаний на 3 тыс. добровольцах.
«Данная вакцина относится к классическим препаратам, которые изучаются более 200 лет, 80% известных вакцин именно такого типа, — сообщила Анастасия Тараско. — «КовиВак» содержит в себе цельный, но убитый вирус SARS-CoV-2, а не его части, как другие вакцины».
Она пояснила, что для создания данного препарата вирус вырастили в специальных условиях, а затем убили химическим способом. «Большой плюс вакцины в том, что в этом использованном вирусе более 50 различных белков, и, вводя препарат в организм, мы знакомим его с ними всеми, обеспечивая высокую защиту», — подчеркнула медик.
Минусом можно назвать то, что клеточный иммунитет остается незадействованным. Вместе с тем к такому типу вакцин может быть менее продолжительный иммунный ответ, сказала иммунолог Польнер.
Вакцина центра им. Чумакова не требует глубокой заморозки, ее легче хранить и транспортировать, что важно для удаленных районов, заметил в свою очередь Каган.
Ранее член-корреспондент РАН, завкафедрой клинической фармакологии Ярославского госуниверситета Александр Хохлов пояснял порталу «Вести.ру», что разнообразие вакцин на российском рынке необходимо для того, чтобы как можно быстрее сформировать коллективный иммунитет.
«Ученые сделали большой шаг — создали три разных вакцины. Причем каждая из них уникальна, не повторяет другую. Это открывает дополнительные возможности для охвата более широкой категории пациентов, для дифференцированного подхода в будущем. Жизнь покажет, и многие исследования, которые будут проведены в этой области, покажут какие-то возрастные коридоры, показания-противопоказания. И у нас всегда будет выбор», — отмечал он.
Вакцина от коронавируса — один из способов покончить с пандемией Covid-19. Насколько безопасна и эффективна вакцинация, какие вакцины зарегистрированы России и как выбрать из них лучшую — разберём в нашем материале.
Какие вакцины от коронавируса есть в России?

В России ведётся работа над более чем 20 видами вакцин от COVID-19. Но большинство из них ещё далеки от стадии массового производства. Уже используются для массовой вакцинации или близки к ней — пять препаратов, согласно данным официального сайта правительства РФ о ситуации с коронавирусом Стопкороновирус.рф.
Зарегистрированные вакцины от коронавируса в России
Ожидается, что иммунитет будет сформирован на два года.
Вакцины, которые проходят предваряющие регистрацию испытания
Три вакцины, которые уже применяются для массовой вакцинации («Спутник V», «ЭпиВакКорона» и «Ковивак») зарегистрированы Минздравом ещё до конца клинических испытаний. Такой подход в условиях пандемии — логичен. Иначе пришлось бы ждать вакцины несколько лет.
Прежде чем начались испытания на людях, все препараты тестировались на животных в лабораторных условиях.
- К августу 2020 года были завершены первые две фазы клинических испытаний вакцины «Спутник V». Подопытными стали 76 человек от 18 до 60 лет, при этом плацебо не использовалось. После регистрации данной вакцины началась третья стадия плацебо-контролируемых испытаний на 30 тысячах участниках в возрасте от 60 до 84 лет. Результаты были обнародованы в феврале 2021 года.
- «ЭпиВакКорона» испытывали в первой фазе на 14 добровольцах, во второй – на 86. Завершился этот процесс в сентябре 2020. При этом во второй фазе уже применялось плацебо. Возраст всех добровольцев был в пределах 18-60 лет. В ноябре 2020 началась третья стадия испытаний. Её итоги пока не опубликованы в научных изданиях.
- «Ковивак» опробовали на себе во время первой и второй фазы испытаний около 200 добровольцев в возрасте от 18 до 60 лет. Третья фаза с участием детей и пожилых людей должна стартовать в апреле 2021 года.

Что нужно знать о прививках против коронавируса
Вакцины от COVID-19: выбрать лучшую и остаться в живых
По данным исследования ВЦИОМ «Первый год COVID‑19 в зеркале общественного мнения», 57% россиян высказываются в пользу массовой вакцинации. В мире доля сторонников прививочной кампании еще больше: в США — 66%, в Германии — 67%, в Великобритании — 75%. Лидерами по числу вакцинированных стали США, Китай, Евросоюз, Великобритания, Израиль, а количество людей, получивших прививку, уже превысило 100 млн человек. И если в вопросе необходимости всеобщей вакцинации для победы над коронавирусом царит относительное единодушие, то споры о качестве вакцин не утихают — какая эффективнее и безопаснее? Попробуем разобраться.

Художник: Юрий Аратовский
Классика или авангард?
Обычно на создание новой вакцины уходит несколько лет, но в экстренной ситуации пандемии дело пошло гораздо быстрее. В самых разных странах в рекордные сроки были разработаны десятки вакцин — претендентов на спасение человечества. По данным ВОЗ, сейчас на стадии разработки находится более 169 вакцин — кандидатов против COVID‑19, из которых 26 вакцин уже проходят клинические испытания на людях.
Существуют разные системы классификации вакцин. Самая простая предлагает условно разделить вакцины на две группы: классические (рекомбинантные, пептидные, вирусинактивированные) и генные (векторные, ДНК, мРНК). Первые доставляют в организм готовые антигены, представляющие собой вирусные белки, их фрагменты (пептиды) или инактивированные вирусные частицы. Последние вырабатывают ответ на генном уровне и содержат не сам вирус или его белок, а генетический материал SARS‑COV‑2.
Роспотребнадзор делит вакцины против новой коронавирусной инфекции на пять видов.
- Субъединичные получены на основе антигенных компонентов, например белков, и обычно обладают низкой реактогенностью (мало побочных эффектов), но требуют для усиления иммунного ответа ревакцинаций.
- Вакцины на основе вирусоподобных частиц имитируют структуру вируса, но не содержат его генетического материала. Они безопасны, эффективны, но имеют много технологических сложностей при производстве.
- Цельновирионные созданы по классической технологии, приближенной к естественному механизму формирования иммунитета, содержат ослабленный или инактивированный вирус.
- Векторные доставляют генетический материал вируса в клетку с помощью вектора — другого вируса, не способного размножаться в организме человека. Обладают высокой иммуногенностью, но формирование иммунной реакции к вирусу-вектору не является гарантией надлежащего иммунного ответа на целевой вирус.
- Вакцины на основе нуклеиновых кислот — генно-инженерные конструкции на основе ДНК и РНК, которые обеспечивают синтез нужного вирусного белка, после чего происходит формирование иммунного ответа. Эти вакцины относительно новые, поэтому среди недостатков эксперты называют возможность неожиданных побочных эффектов в будущем.
Получается, что цельновирионные вакцины — классика. Они хорошо изучены, имеют самую продолжительную историю применения, но их производство долгое и трудоемкое, требует соблюдения особых санитарных норм и контроля за биологической безопасностью. Вакцины ДНК и мРНК (матричная РНК) — авангард. Их производство является одним из самых простых, но о технологиях и последствиях доставки генетического материала внутрь клетки нам пока известно недостаточно.
«ЧуВак» и компания
Сейчас россияне активно прививаются двухкомпонентной вакциной Гам‑КОВИД‑Вак, больше известной по названию ТМ «Спутник V». Стартовала вакцинация «ЭпиВакКороной» ТМ «Вектор», но пока еще в рамках заключительного этапа клинических испытаний. На подходе вакцина от Федерального научного центра исследований и разработки имени М. П. Чумакова Российской академии наук (шуточное рабочее название «ЧуВак»).
Чем они отличаются друг от друга, а также от самых известных зарубежных вакцин, разработанных компаниями Pfizer, Moderna, Astra Zeneca?
- Гам-КОВИД-Вак («Спутник V») разработана НИЦЭМ им. Н. Ф. Гамалеи. Это первая в мире зарегистрированная векторная вакцина на основе новой технологической платформы — двух аденовирусов человека, несущих ген белка коронавируса. Храниться вакцина должна при температуре -18 °С. Во время заключительных клинических исследований «Спутник V» показал эффективность 91,4%.
- «ЭпиВакКорона» — вакцина не векторная, но придуманная ФБУН ГНЦ ВБ «Вектор», отчего часто происходит путаница. На самом деле эта вакцина субъединичная, содержащая синтетические пептиды, идентичные собственным белкам вируса. Разработчики использовали три вида антигена для усиления иммуногенности, а также белки-носители и вспомогательные вещества, которые нужны для проникновения вакцинальных компонентов в организм. С подобными вакцинами хорошо знакомы россияне, прививающиеся от гриппа субъединичной отечественной вакциной «Гриппол Плюс». К тому же типу относятся вакцины от пневмококковой и менингококковой инфекций. Ссылаясь на результаты первой и второй фазы клинических испытаний, в конце января Роспотребнадзор заявил о стопроцентной иммунологической эффективности вакцины.
Вакцина института им. М. П. Чумакова РАН пока имеет только рабочие варианты названий («ЧуВак», «КовиВак»), не зарегистрирована, но ею уже привился бывший главный санитарный врач РФ, академик РАН Геннадий Онищенко. По его словам, прививка этой цельновирионной вакциной «прошла адекватно». К этому классу вакцин относятся, к примеру, прививки от коклюша, клещевого энцефалита, гепатита А. По предварительным результатам клинических испытаний, иммунологическая эффективность препарата составляет 70% через две недели после первой прививки, 90% — через три недели после ревакцинации. По словам академика РАН, главного научного сотрудника центра Чумакова, профессора Алексея Егорова, именно содержание цельного вируса, а не отдельных его фрагментов обеспечивает формирование полного набора антител — вакцина, обещают ее создатели, будет одинаково эффективна против всех штаммов coronavirus.
- BNT162b2 (Pfizer), матричная РНК-вакцина, созданная совместными усилиями немецкой биотехнологической компании BioNTech и американской Pfizer, была первой зарегистрирована в Евросоюзе. Согласно клиническим испытаниям, вакцина демонстрирует эффективность 95%, для достижения которой надо ввести две дозы с интервалом в три недели. Главным неудобством вакцины медики называют жесткие условия хранения — при температуре не выше -70 °С.
- mRNA-1273 (Moderna) основана, как и вакцина от Pfizer, на матричной РНК, кодирующей ген белка S коронавируса. Эффективность вакцины, разработанной американской компанией Moderna, по данным клинических испытаний, составила 94,5%. Хранить вакцину можно в обычном холодильнике при температуре до 8 °С.
- AZD1222 (Astra Zeneca) британско-шведской компании Astra Zeneca — векторная вакцина. Она сделана на основе аденовируса, но, в отличие от российской «Спутник V», в ход пошел аденовирус шимпанзе, а не человека. Эффективность вакцины, по результатам клинических испытаний, составила 70%. Но через некоторое время выяснилось, что ее можно довести до 90%, если правильно подобрать дозировку (при первичной вакцинации вводится малая доза препарата, при вторичной доза увеличивается).
Риски вакцинации
Эффективность — одна «нога» вакцинации. Вторая — безопасность. Если эффективность или безопасность не на высоте, вакцинация хромает и в ее необходимости возникают сомнения. Стоит ли спешить и под бодрые строки «я прививок не боюсь, если надо — уколюсь» (кажется, именно они стали рефреном нынешней прививочной кампании) подставлять врачу предплечье?
Да, в пользу массовой вакцинации высказывается более половины опрошенных россиян. Но есть и другие цифры. Почти 30% соотечественников сомневаются, идти ли в прививочные кабинеты. Ведь возможны осложнения. Мы боимся — и страх наш вполне объясним. До пандемии COVID‑19 ни одна из вакцин против инфекционного заболевания не создавалась меньше чем за несколько лет. До пандемии не существовало вакцины против коронавирусной инфекции человека. До пандемии ни одна РНК-вакцина не была лицензирована для использования на людях… Неизвестность пугает. А в уравнении под названием «вакцинация против коронавируса» много неизвестных.
В середине января ВОЗ даже собрала форум, посвященный выявлению пробелов в знаниях о вакцинах против SARS‑CoV‑2. В форуме участвовало около 3000 ученых из 130 стран, мероприятия для обмена знаниями и опытом было решено устраивать регулярно. Пока же сведения о безопасности антиковидных прививок противоречивы. Минздрав предупреждает о побочных эффектах, сходных с симптомами ОРВИ: повышение температуры, слабость, сонливость, озноб. В СМИ появляются сообщения о новых осложнениях после вакцинации: парезе лицевых нервов, сильных аллергических реакциях…
По мнению заведующего кафедрой эпидемиологии и доказательной медицины Сеченовского университета, главного внештатного эпидемиолога Минздрава России академика РАН Николая Брико, хотя в отношении нового коронавируса пока слишком мало надежных данных, вся история борьбы человечества с вирусами показывает: нет вернее способа победить инфекционное заболевание, чем вакцинопрофилактика.
«Единственный способ прекратить распространение инфекции — создать коллективный иммунитет. До старта вакцинации он создавался за счет переболевших. Однако при таком способе создания коллективного иммунитета слишком высока цена — избыточная смертность», — сказал Брико.
Николай Брико считает, что коронавирус войдет в число сезонных заболеваний и пополнит собой армию этиологических агентов ОРВИ, среди которых и до того уже было четыре коронавируса. Ситуацию надо встречать во всеоружии, укрепляя иммунитет здоровым образом жизни и прививками. Какая из них лучше? На вопрос медики отвечают уклончиво — слишком мало накоплено данных.
«Все три российских вакцины против новой коронавирусной инфекции созданы на разных технологических платформах, и сегодня очень трудно оценить, какая из них лучше. Нет ни точных критериев оценки, ни достаточного опыта и знаний. Ясно, что те, кто переболел COVID‑19, в среднем на 6–8 месяцев защищены от инфекции, и пока сохраняются антитела, делать прививку не нужно. Ясно, что комбинировать можно лишь вакцины, созданные на одной платформе, например векторные “Спутник V” и Astra Zeneca, но не “Спутник V” и Pfizer. Ясно, что, как после любого медицинского вмешательства, после прививки могут возникнуть осложнения. Но чтобы говорить о защищенности, нам нужен коллективный иммунитет», — рассуждает и.о. директора ФГБУ НИИ гриппа им. А. А. Смородинцева Минздрава России Дмитрий Лиознов.
Стоит ли ждать открытия границ, чтобы использовать возможность сделать прививку импортной вакциной? Большинство российских вирусологов считает, что классические технологии испытаны временем, а потому безопаснее инновационных.
«Вакцин мРНК до сих пор не было вообще. Но когда мир столкнулся с пандемией, был дан мощный толчок развитию этого направления — чтобы перейти на следующий уровень вакцинологии. В такие проекты вложены огромные деньги, стали возникать альянсы стартап-компаний с крупными биотехнологическими компаниями с целью обеспечить производство необходимого количества доз. Это очень перспективное направление, но новое и, как всякое новое, не лишенное определенных рисков», — считает член-корреспондент РАН, директор Федерального научного центра исследований и разработки имени М. П. Чумакова Айдар Ишмухаметов.
Впрочем, к любой информации о вакцинах нужно относиться с осторожностью — отделить борьбу фармкорпораций от медицины и заботы о нашем здоровье нелегко.
Автор: Наталья Сысоева
Подписывайтесь на канал «Инвест-Форсайта» в «Яндекс.Дзене»