На протяжении жизни в организме женщины созревают около 500 фолликулов. Сегодня распространено бесплодие, причина которого — нарушение созревания фолликула. Важно вовремя обратиться к специалисту! Клиника «Новая жизнь» в Москве.
Сколько в женском организме яйцеклеток

Женский организм обладает многими уникальными особенностями, к которым можно отнести и механизм функционирования половой системы.
Еще в материнской утробе в организме девочки закладывается определенное количество фолликулов, которое приблизительно составляет пятьсот тысяч. К достижению половой зрелости в яичниках остается всего около сорока тысяч фолликулов, но не каждому из них суждено созреть и выпустить яйцеклетку в момент овуляции. В процессе всей жизни женщины полностью созревают порядка пятисот фолликулов, остальные же подвергаются процессу атрезии (угасают в развитии).
Фолликулы яичников: как они измеряются, почему имеют решающее значение для лечения методами ВРТ и как влияют на успешную беременность.
Сколько фолликулов должно быть в яичнике?
В фертильном периоде жизни у женщины оптимально должно быть не менее 6 четких фолликулов в одном срезе при проведении УЗИ.
Пока фолликул не начинает развиваться, он известен как примордиальный фолликул. Эти примордиальные фолликулы микроскопические, их размер составляет всего 25 микрометров (0,025 миллиметра). Они слишком малы, чтобы их можно было увидеть невооруженным глазом, и их нельзя обнаружить с помощью УЗИ.
Однако, как только гормональные сигналы запускают развитие фолликулов, и они начинают созревать и расти, они становятся антральными фолликулами и имеют размер до 10 мм. Они видны на УЗИ и могут быть подсчитаны.
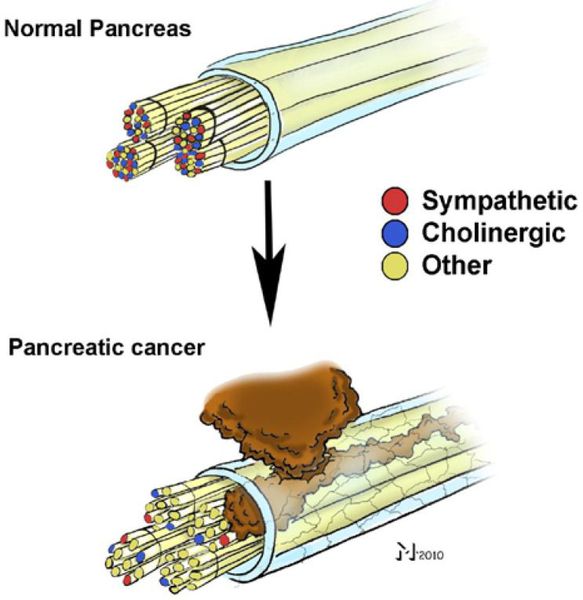
Прорыв в лечении бесплодия Овуляция и дальнейшее оплодотворение возможны при наличии в яичниках женщины абсолютно жизнеспособных фолликулов Автор Редакторы Статья на конкурс
Что происходит на гормональном уровне
Один из половых гормонов — 17β-эстрадиол (рис. 4), который играет важную роль в выполнении репродуктивной функции женщины, — вырабатывается преимущественно в яичниках из мужских половых гормонов — андростендиона и тестостерона [2]; небольшое количество этого гормона также вырабатывается надпочечниками. В процессе угасания функций яичников количество растущих фолликулов в них уменьшается, что приводит к значительному понижению выработки 17β-эстрадиола. Поэтому у женщин с так называемым синдромом истощения яичников наблюдается нехватка этого гормона, которая частично компенсируется большей выработкой 17β-эстрадиола в надпочечниках. Так как менструации становятся нерегулярными, уровень 17β-эстрадиола начинает колебаться, и с прекращением менструаций резко понижается, что приводит к повышению фолликулостимулирующего гормона (ФСГ).

Рисунок 4. β-эстрадиол (кристаллы). Поляризация LM X100.
На вопросы отвечает Юлия Евгеньевна Мосесова, врач-репродуктолог клиники NGC Next Generation Clinic. К донорским программам прибегают тогда, когда из собственных ооцитов не получается вырастить жизнеспособный, качественный эмбрион. Донорами ооцитов могут стать женщины в возрасте до 35 лет, не имеющие проблем с физическим и психическим здоровьем, родившие 1 ребенка.
Остались вопросы? Свяжитесь с нами:
Что может унаследовать ребенок от донора ооцитов у выносившей его матери?
Если следовать логике, то ничего. Есть публикации на эту тему, но публикации – это материал с низкой степенью доказательности.
Женщина 35 лет. Проведено 7 протоколов ЭКО, биохимическая беременность. Врач советует использовать донорский материал обоим супругам. Стоит ли соглашаться?
К биохимической беременности могут привести проблемы с маткой и с эмбрионами. Чтобы ответить на вопрос, нужно ознакомиться с протоколами переноса, оценить состояние матки.
Сколько времени нужно подождать после физиотерапии, чтобы осуществить перенос?
Необходимо пропустить один цикл. Больше ждать не нужно.
Толщина эндометрия
Толщина эндометрия 5 мм. Является ли это проблемой для переноса?
Эмбрион может прикрепиться в любом месте, даже в маточных трубах, где толщина эндометрия равна 0 . Для развития важен хороший кровоток и пространство для роста, которого в трубах нет. У эмбриона больше шансов прикрепиться в эндометрии около 10-12 мм. Это факт. Я осуществляла перенос пациентке, у которой толщина эндометрия составляла 4,7 мм. Все прошло успешно, родилась здоровая девочка. Даже при капельном эндометрии можно осуществить перенос: есть места, где он будет достигать 6 мм. Подсадка будет точечной. Сложность заключается в том, что эндометрий истончается в результате неудачных абортов, миомэктамии, агрессивных выскабливаниях. С такими случаями работать сложно.
Анализ показывает низкое количество пиноподиев. Что делать?
(прим. ред. Пиноподии – гладкие выпячивания, образующиеся на поверхности эпителиальных клеток эндометрия). Наличие единичных пиноподиев позволяет произвести подсадку. В 2010 году ко мне обратилась пациентка с таким клиническим случаем. Она не рассматривала суррогатное материнство. Беременность наступила с 3 попытки. Сейчас у нее 2 ребенка. Количество пиноподиев не изменилось. Я бы не ориентировалась на данный показатель, потому что на его результаты влияет множество факторов. Например, взятие материала на исследование — пинопидии могли просто не зацепить.

Указывает ли наличие пиноподиев на то, что базальный слой не поврежден?
Да. Если пиноподии есть, то базальный слой не поврежден.
Безуспешно сделали 14 переносов мне и 3 суррогатной матери. Стоит ли задуматься о донорском материале?
Прежде всего необходимо провести генетическое тестирование эмбрионов, если этого не было сделано. Встречаются транслокации, которые не подходят ни генетической, ни суррогатной матери. Причины найти будет достаточно сложно, так как исследовать нужно обоих партнеров – женщину и мужчину. Стоит попробовать пробное оплодотворение ооцитов донора спермой мужа и провести генетическое тестирование.
Можно ли на первичном приеме определить, будет ли процедура ЭКО успешна, и стоит ли направлять на нее пациентку?
Буквально 10 дней назад у меня на первичном приеме была пациентка 44 лет, которая согласилась на ЭКО. У нее на руках были анализы. Исследования показали наличие хороших фолликулов. Через сутки мы провели пункцию, получили бластоцисту. Ждем результат генетического тестирования. На приеме я вижу, замотивирована ли пациентка на результат. В данном случае все сошлось. Очень часто ко мне на прием приходят пациентки, которым ЭКО не показано, я об этом сразу говорю. Я за беременность в максимально натуральных, естественных условиях с минимальным вредом для организма. Если можно обойтись без ЭКО, этим нужно воспользоваться.
Правда ли, что после беременности, наступившей посредством ЭКО, может наступить естественная беременность?
Это означает одно – пациентка была здорова. И либо она не хотела лечиться, либо врач не смог или не захотел ее вылечить.
Как записаться к вам на прием? Возможна ли консультация онлайн?
Специалисты клиники NGC могут проконсультировать онлайн. Это хорошая возможность для пациенток из регионов. Вы отправляете результаты анализов и проведенных исследований. На консультации мы намечаем предварительный план подготовки и, если необходимо, лечения.
Какие нормы гормонов у женщин. Поговорим о гормонах: АМГ (антимюллеров гормон), ЛГ (лютеинизирующий гормон), ФСГ (фолликулостимулирующий гормон), пролактин, эстрадиол. Какие гормоны влияют на репродуктивные функции.
Какие гормоны влияют на репродуктивную функцию?
Для того чтобы у женщины репродуктивного возраста регулярно происходили менструации и созревала яйцеклетка, чтобы она могла зачать, выносить и родить ребенка, а в последствии и успешно кормить его грудным молоком, необходимо, чтобы в организме вырабатывались определенные гормоны в достаточном количестве. К этим гормонам относятся:
- ФСГ или фолликулостимулирующий гормон;
- ЛГ (лютеинизирующий гормон);
- пролактин;
- эстрадиол;
- антимюллеров гормон (АМГ).
Процесс созревания фолликулов: этапы, проблемы при созревании, диагностика и лечение — свежие статьи о диагностике и лечении бесплодия на сайте krmed.ru
Диагностика и лечение
Овуляция тесно связана с менструальными циклами. Сигнализировать о проблемах могут даже небольшие задержки, означающие, что фолликул не созревает в отведенное для этого природой время. Отсутствие беременности при нормальной половой жизни без контрацепции на протяжении года говорит о том, что вероятность бесплодия со стороны женщины в данном случае высока. Но обследование необходимо пройти обоим партнерам, так причиной может служить и мужской фактор.
Существует множество методик диагностики бесплодия. Стратегию обследования выбирает лечащий врач. Он может назначить анализы гормонов, УЗИ, а также различные исследования, результаты которых могут косвенно указывать на причины неправильной работы женской репродуктивной системы.
Чаще всего задержка или отсутствие процесса созревания фолликул объясняется гормональными расстройствами. Недостаточный уровень женских гормонов приводит к тому, что коммуникация между фолликулами и организмом практически исчезает. Им как бы не поступает команда к действию. Именно поэтому данную проблему можно решить в частности путем ввода недостающих гормонов.
Но беременность при стимуляции созревания фолликула может наступить. Будущих рожениц, проходивших курс гормональной терапии, врачи ведут весь период вынашивания, а также постродовой.
Смотрите видео о созревании фолликулов и овуляции
Супружеские пары, вовремя обратившиеся к специалистам по причине невозможности зачатия ребенка при регулярной половой жизни в течение одного года, направляются на обследование. Врачи назначают стандартные анализы, позволяющие обнаружить истинную причину бесплодия. Одним из обязательных исследований является фолликулометрия. В ходе этой процедуры удается наблюдать фоллиакулогенез и отследить момент овуляции, если он имеет место. В случае наличия овуляции фолликулометрия позволяет обозначить менструальный цикл и определить наиболее благоприятные для зачатия дни.
Наблюдение фолликулогенеза в рамках диагностики бесплодия дает возможность отследить поведение доминирующего фолликула и дать общую оценку репродуктивных способностей женщины.
В случае отсутствия овуляции, определяемой в ходе фолликулометрии, назначается ряд анализов, среди которых и гормональный. Не стоит отчаиваться, если овуляции нет. Гормональная терапия очень часто помогает созреванию фолликула и выходу готовой к оплодотворению яйцеклетки. Но причины могут быть не только в недостатке гормонов. Целый ряд различных заболеваний, причем многие и них не являются гинекологическими, способен сдерживать созревание фолликул. Даже банальная простуда очень часто приводит к нарушению нормального менструального цикла. Лечащий врач принимает во внимание все факторы, имеющие отношение к фолликулогенезу.
Психологическое состояние, в частности нервозность и страх не наступления беременности, почти всегда влияют на созревание фолликул отрицательно. Абсолютное большинство женщин, обратившихся за помощью в Клинику репродуктивной медицины, приходят со своими страхами. И в этом нет ничего предосудительного, ведь для женщины нет ничего важнее, чем реализоваться как мать. Несостоятельность в плане деторождения для них является сильнейшей психологической проблемой.
Задача врача уже на этапе обследования — максимально снять у женщин страх отсутствия беременности. Этому помогает доброжелательная обстановка в клинике, а также общение с благодарными клиентами, у которых благодаря квалифицированным врачам клиники все получилось.
Следует заметить, что современная репродуктология продвинулась за последнее десятилетие колоссально. Сегодня, если врач считает, что шансы на материнство имеются, то это означает действительно высокую вероятность успеха.
Большое количество анализов, которые назначаются для диагностики бесплодия, — это отнюдь не врачебный каприз, а профессиональные действия. Чтобы обнаружить истинные причины несозревания фолликулов, необходимо весь назначенный спектр обследования. Это даст полную картину состояния репродуктивных функций женщины и поможет определить возможность того или иного лечения.
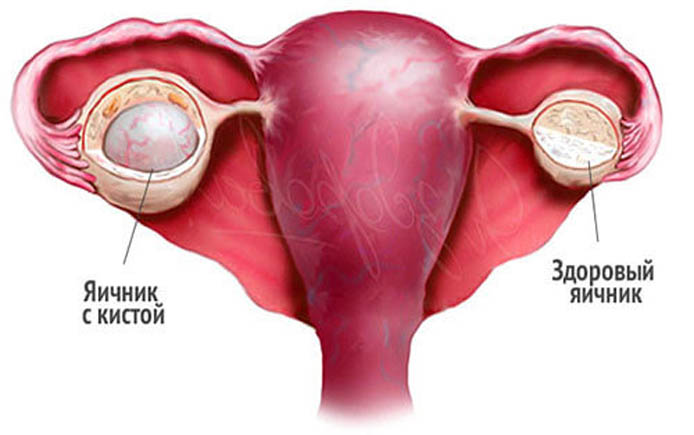
Одним из самых распространенных видов обследования фолликул является УЗИ. Ультразвуковые датчики способны зафиксировать доминантный фолликул. Если же он фиксируется постоянно (независимо от фазы менструального цикла), то ставится диагноз персистенция. Данное заболевание в большинстве случаев излечимо. Но в то же время существует немалая вероятность превращения граафового пузырька в кистозное образование.
Поскольку поведение фолликулов формируется гормонами, именно эндокринные нарушения в организме женщины чаще всего становятся причиной отсутствия овуляцию. Второй по распространенности причиной является киста, в которую трансформировался фолликул, из которого не вышла яйцеклетка. Если графов пузырек превышает в диаметре 25 мм, то врач имеет все основания заподозрить кистозное образование. Если диаметр меньше указанного выше, то речь идет о персистенции либо о так называемой лютеинизации. Подобные кисты диаметром до 50 мм рассасываются без какого-либо лечения от одного до четырех месяцев. Бее крупные кисты требуют гормонотерапии или хирургического вмешательства.
Ответы на популярные вопросы
Почему не лопается фолликул?
По разным, как временным физиологическим так и патологичным причинам.
Какие гормоны нужно проверить, если плохо созревает фолликул?
Перечень гормонов необходимых для сдачи определяет врач, после сбора анамнеза. Если есть подозрения на нарушение фолликулогенеза обязательно сдается ФСГ, ЛГ, тестостерон свободный, эстрадиол, гормоны щитовидной железы, пролактин и кортизол в начале менструального цикла.
Источники
- https://reprod.ru/collection/informatsiya/product/follikuly-i-protsessy-ih-sozrevaniya
- https://reprolife.ua/vliyanie-razmera-follikula-na-kachestvo-yajczekletki/
- https://biomolecula.ru/articles/proryv-v-lechenii-besplodiia
- https://estetmedicina.ru/ginekologia/glavnaya-tema/donorstvo-ootsitov-mosesova/
- https://reprod.ru/collection/informatsiya-2/product/norma-gormonov-u-zhenschin
- https://krmed.ru/articles/follikuly_i_processy_ih_sozrevania.html