Пресс-центр Почему появляются родимые темные и светлые пятна? Значения родимых пятен на ногах, руках, спине и голове Родимые пятна — ровные или выпуклые образования на теле, ярче или темнее
Пресс-центр
Родимые пятна — ровные или выпуклые образования на теле, ярче или темнее остальной кожи. С родимыми пятнами люди рождаются.
Также родимые пятна могут появляться в течение всей жизни на коже и на слизистых покровах.
Родимые пятна бывают большие и маленькие, самых разных расцветок: коричневые, розовые, красные, черные, кого-то уродуют, а других украшают, являясь изюминкой.
Родимые пятна делят на 2 большие группы:
1. Невусы — родинки темной окраски. Они редко врожденные, чаще всего появляются в первые годы жизни и при половом созревании.
Какую опасность для здоровья представляет выпуклый невус? Об особенностях и рисках выпуклых родинок расскажет врач-онколог медицинского центра HappyDerm
Диагностика
Наличие невуса подтверждается при визуальном осмотре.
Дерматоскопия – ключевой метод детальной диагностики невусов, в ходе которого оцениваются следующие параметры образования:
- точный размер;
- симметричность;
- четкость границы;
- цветовые паттерны;
- особенности сосудистого рисунка.
Разновидность дерматоскопии – цифровая поляризованная диагностика: просвечиваются глубинные слои невуса, а их изображение, увеличенное в несколько раз, выводится на экран компьютера. Цель исследования – выявление природы и степени злокачественности образования.
Решающее значение в диагностике имеет гистологический анализ, позволяющий подтвердить или опровергнуть злокачественную природу невуса.
В нашей клинике соблюдаются мировые стандарты диагностики меланомы: гистологическому исследованию подлежат все удаленные невусы.
Также мы рады предложить инновационную услугу – цифровая гистология – для еще более точной диагностики.
Родинки могут быть опасны. Как их отличить? Как удалить нежелательную родинку?
Как происходит перерождение в меланому?

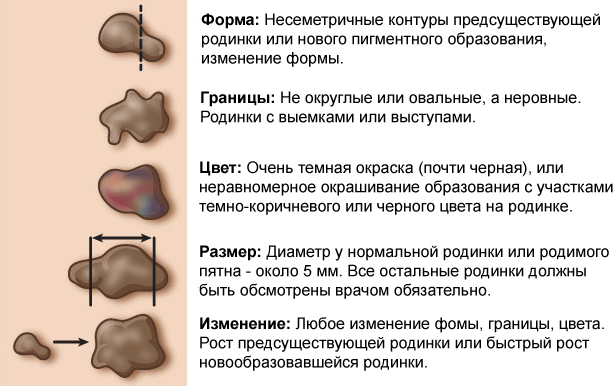
В большей степени родинки не представляют опасности. Но есть такие родинки, внешний вид которых уже указывает на большую вероятность их перерождения в злокачественную форму. То есть существуют родинки, которые являются предвестниками появления рака кожи и меланомы.
Онкологи рекомендуют каждому человеку, имеющему пигментные пятна с неровными краями, следить за их состоянием и склонностью к разрастанию. В случаях, когда образование увеличилось до 7 мм, необходимо получить консультацию у онколога или дерматолога с целью своевременного уничтожения очага, способного перерасти в меланому.
Понять, что родинка начала преобразовываться в меланому, можно, если образование:
- обрело неоднородный цвет;
- размер его начал увеличиваться;
- изменило цвет или произошла его резкая пигментация;
- стало краснеть, покрываться трещинами и кровоточить;
- обрело неровные контуры (то есть изменилась форма);
- изменило рисунок;
- воспалилось и начало болеть.
Дерматовенеролог «СМ-Клиника» рассказала об «опасных» родинках. СМИ о медицинском центре «СМ-Клиника». Современное оборудование, передовые технологии, опытные специалисты высокой квалификации.
Почему это происходит
По данным некоторых исследований, 75–80% общей дозы солнечного облучения, которое человек получает за всю свою жизнь, приходится на период до 20 лет. Чтобы сохранить здоровье, доктора рекомендуют следовать этим простым правилам: не посещать солярий в возрасте до 25 лет или старше 55 лет; не игнорировать солнцезащитные средства, особенно в районах с интенсивной ультрафиолетовой нагрузкой; не проводить много времени на солнце, если кожа не склонна к загару.
Ультрафиолетовое излучение повышает факторы риска, если у ребенка или взрослого:
- светлый тип кожи,
- невусы (родинки) на незащищенных от солнца участках тела,
- генетическая предрасположенность,
- растущие родинки;
- солнечные ожоги с пузырями (у малыша до 5 лет риск развития меланомы вырастает в 80 раз!).
- К слову, большое количество родинок на теле у малыша еще ни о чем плохом не говорит. Напротив, есть поверье, что чем их больше, тем счастливее будет судьба. По статистике, злокачественное новообразование возникает в 70% случаев на «чистой» коже и лишь в 30% развивается из врожденного невуса.
Что такое базалиома? Базалиома – наиболее популярный вид рака кожи: базальноклеточный рак, формирующийся из эпидермальных клеток.
Причины возникновения базалиомы (базальноклеточный рак)
Являясь по сути раком кожи, базалиома возникает в основном вследствие поражений эпидермиса. К ним относятся:
- долгосрочное воздействие солнечных лучей;
- ионизирующее излучение;
- высокие температуры;
- воздействие канцерогенов, таких как смола, дёготь, сажа, мышьяк, некоторые красители;
- травмирование одного и того же участка кожи.
В группе риска находятся люди со светлой кожей, живущие в солнечных регионах, любители соляриев, а также те, чей иммунитет ослаблен. В некоторых случаях возникновение базалиомы может спровоцировать радиотерапия, применяющаяся при лечении других видов рака.
Процент заболеваемости среди мужского и женского населения примерно равен, чего нельзя сказать о возрастных рамках. После пятидесяти риск возникновения опухоли кожи увеличивается. Также стоит озаботиться своевременной диагностикой тем, в чьей семье уже случались случаи заболевания раком кожи.
Что такое родинки? Причины возникновения, основные симптомы и диагностика заболевания. Как лечить родинки? Ответы на частые вопросы от специалистов клиники АО Медицина.
Симптомы и признаки родинок у взрослых
В медицинской практике иногда попадаются опасные родинки, которые нужно быстро удалить. Если этого не сделать, то болезнь начнет прогрессировать, что может привести к довольно неприятным последствиям. Поэтому крайне важно следить за состоянием пигментации на коже. Особенно, если на вашем теле имеются крупные родинки или те, которые начали расти и визуально меняться.
Симптоматика «плохих» родинок следующая:
- происходит появление родинок иной формы, теряется симметричность, новообразование растет в одну сторону;
- края становятся «рваными»;
- со временем меняется цвет, он становится неравномерным. Это первый признак того, что на теле появляются злокачественные родинки;
- быстрое изменение размеров;
- изменение текстуры – гладкие родинки становятся шершавыми и наоборот;
- если на поверхности есть волоски, внезапное их выпадение должно заставить человека побеспокоиться;
- шелушение, зуд и жжение в месте, где есть родинка.
Как называется родинка на ножке Диспластический невус – это одна из разновидностей плоских пигментных образований кожи, которые чаще называют родинками. Пациенты, да и многие врачи,
Как называется родинка на ножке
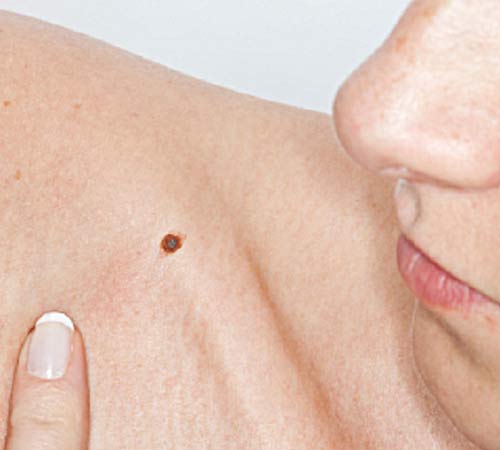
Диспластический невус – это одна из разновидностей плоских пигментных образований кожи, которые чаще называют родинками.
Пациенты, да и многие врачи, ошибочно считают, что все плоские пигментные образования являются доброкачественными и не обращают на них внимания. Однако известно, что диспластические невусы способны трансформироваться в меланому. Процесс трансформации происходит постепенно, по мере развития лентигинозной меланоцитарной дисплазии (ЛМД) от 1-ой до 3-ей степени.
Этот тип образований заслуживает самого пристального внимания среди всех видов, так как очень высокий риск их малигнизации с переходом в самую злокачественную опухоль — меланому. Сам термин диспластический означает, что это такой невус, который не похож по внешним и внутренним признакам на типичные родинки. Диспластический невус, который встречается у 5%-9% белого населения, в последнее время привлекает внимание исследователей, так как может являться предшественником поверхностно-распространяющейся меланомы: его обнаруживают практически у всех больных с наследственной меланомой и у 30 – 50% больных со спорадической меланомой. Диспластический невус может возникнуть на неизмененной коже или быть компонентом сложного невоклеточного невуса.
Клинически диспластический невус имеет сходство с пограничным невусом, но имеются и отличия. Так диспластический невус представляет собой пятно неправильной формы, в то время как пограничный имеет правильную форму – круглую или овальную. Окраска диспластического невуса чаще бывает неоднородная, с участками темного пигмента, в то время как для пограничного невуса характерна однородная окраска, цвет обоих невусов варьируется от светло-коричневого до темно-коричневого. Нередко в центре диспластического невуса отмечается точечное образование, напоминающее мишень. При сочетании диспластического и смешанного невуса имеется картина «яичницы-глазуньи» с приподнятым желтком в центре.
В наших наблюдениях диспластические невусы обнаруживались у 5% – 10% пациентов, которые обращались к хирургу или онкологу по поводу различных заболеваний. У одних невусы были единичными – от 3х до 10 образований, у других – множественными – от 50 до 100 и более. Наблюдая больных с множественными диспластическими невусами, мы выделили 2 типа этих образований.
При первом типе – этих пациентов было меньше – диспластические невусы появлялись в детском и подростковом возрасте, часто были наследственными, но о меланоме у родственников эти пациенты не сообщали. Носители невусов были, как правило, белокожие, плохо загорающие лица, со светлыми или рыжими волосами и светлыми глазами. Диспластические невусы этого типа были крупные – 0,5 – 1,0 см в диаметре, располагались на открытых и закрытых участках тела (ягодицы, низ живота), часто сочетались с папилломатозными невусами. Цвет невусов у одного и того же пациента мог варьироваться от розового до темно-коричневого, иногда наблюдалась пестрая окраска: темные участки на розовом или светло-коричневом фоне. Подобная картина невусов была описана, как «диспластический невусный синдром». После периода полового созревания новые невусы в этой группе пациентов не появлялись. Этот факт можно связать с тем, что белокожие люди ограничивали свое пребывание на солнце, так как быстро обгорали, а также были информированы о возможном появлении новых «родинок» в результате воздействия ультрафиолетового излучения.
При втором типе диспластические невусы в подростковом возрасте были редкими, большинство невусов появились во взрослой жизни и были связаны с частым и длительным пребыванием на солнце во время отдыха в южных широтах. Диспластические невусы этого типа были мелкие – от 0,1 до 0,4 см в диаметре, правильной округлой формы, однородной окраски, сочетались с множественными веснушками у молодых пациентов и пигментными пятнами типа «меланоза Дюбрея» у пожилых. У белокожих пациентов с фототипом кожи 1 – 2 невусы были светло-коричневого цвета, у других — коричневого или темно-коричневого цвета. Плотность невусов была выше на открытых солнцу участках тела: лицо, предплечья, наружная поверхность плеч, верхняя половина спины и грудной стенки (по типу «широкого декольте»). Все это указывает на некоторое сходство диспластических невусов второго типа с меланозом Дюбрея, который представляет собой пролиферацию меланоцитов базального слоя эпидермиса у лиц с фототипом кожи 1 – 2 под влиянием многократных солнечных ожогов.
Согласно нашим наблюдениям, наиболее важным признаком прогрессирования диспластического невуса является:
- Возникновение пигментного образования на неизмененной коже и дальнейший его рост на протяжении нескольких месяцев или лет у лиц старше 18 лет, т.е. во взрослой жизни.
- Изменения в последние 3-5 лет длительно существующего невуса могут свидетельствовать о прогрессировании диспластического невуса, который сочетается с пограничным или смешанным невусом.
- Важным признаком прогрессирующего диспластического невуса является очень темная окраска (почти черная), или неравномерное окрашивание образования с участками темно-коричневого или черного цвета.
- Неправильная форма невуса может быть мало заметна при небольших размерах прогрессирующего диспластического невуса, в то же время она может наблюдаться и в длительно существующем невоклеточном невусе — пограничном или смешанном.
Иссечение диспластического невуса
Иссечение невуса (эксцизионную биопсию) следует производить под местной анестезией, отступя от видимых границ 0,4 – 1,0 см, с подкожной клетчаткой. Гистологическое исследование удаленного невуса должен проводить патоморфолог, имеющий опыт исследования меланоцитарных образований. Прогрессирующие диспластические невусы требуют иссечения в целях профилактики, а также ранней диагностики меланомы кожи. При выявлении меланомы вопрос о необходимости повторной операции – иссечение послеоперационного рубца – решается в зависимости от толщины опухоли, определяемой при гистологическом исследовании. По данным зарубежных авторов, а также по рекомендациям ВОЗ, адекватное отступление от границ образования при меланоме in-situ является 0,2 – 0,5 см, при инвазивной меланоме толщиной менее 1,5 мм – 1,0 см.
При удалениях, проведенных в отделении хирургии с июня 2009 по апрель 2014 г., из всех удаленных пигментных образований клинический диагноз «диспластический невус» был подтвержден морфологически в 76% случаях, т.е. в этих образованиях при гистологическом исследовании найдены структуры лентигинозной меланоцитарной дисплазии (ЛМД). В 2,4% случаев выявлена меланома, развившаяся на фоне ЛМД, в остальных случаях подтверждены другие типы невусов (внутридермальный, смешанный невус, невус сальных желез). В наших клинических случаях повторная операция пациентам с выявленной меланомой не потребовалась.
Зарубежные авторы рекомендуют удалять диспластические невусы 0,6 см и более, по данным наших исследований – удалению подлежат также невусы меньших размеров – 0,4 – 0,5 см в диаметре. В нашей практике меланома в одном случае имела размеры 0,5 х 0,4 см, в другом – 0,5 см.
На фото 1 и 2 представлены диспластические невусы с признаками прогрессирования.
На фото 1 представлен невус ягодичной области размером 0,5 х 0,4 см у пациентки 29 лет с фототипом кожи 1. Невус, со слов пациентки, появился 7 месяцев назад в виде точечного образования, которое постепенно увеличивалось (признак прогрессирования). Никаких других пигментных невусов или веснушек на теле не обнаружено. Гистологическое исследование — лентигинозный пигментный невус с тяжелой (3-ей степени) меланоцитарной лентигинозной дисплазией.
На фото 2 представлен невус грудной стенки у пациентки 27 лет, размером 0,3 см в диаметре, круглой формы, который потемнел после пребывания на юге (признак прогрессирования). Гистологическое исследование – смешанный диспластический пигментный невус с тяжелой (3-ей степени) меланоцитарной лентигинозной дисплазией.
При отказе пациента от операции или при отсутствии явных признаков прогрессирования диспластического невуса следует проводить повторный осмотр невуса у врача через 6 месяцев. При наличии изменений невуса за истекший срок – рекомендуется операция, при отсутствии – дальнейшее наблюдение через 6 месяцев.
Пациентам с диспластическими невусами необходимо:
- избегать длительного пребывания под прямыми солнечными лучами,
- защищать кожу одеждой,
- применять солнцезащитные кремы.
Материал подготовлен на основе статьи: «Тактика ведения пациента с диспластическим невусом» – О.А.Романова, Н.Г.Артемьева, Э.А.Ягубова, И.М.Рудакова, В.Н.Марычева, А.А.Вещевайлов.
Клиническая дерматология и венерология №2, 2015г.
Источники
- https://dermatovenerolog.med.cap.ru/press/2016/9/28/887216
- https://happyderm.by/blog/opasnost-vypuklyh-rodinok
- https://sozvezdie-tula.ru/articles/udalenie-rodinok/
- https://www.smclinic.ru/press-centr/smi-o-nas/dermatovenerolog-sm-klinika-rasskazala-ob-opasnykh-rodinkakh/
- https://bazalioma-center.ru/o-bazaliome/
- https://www.medicina.ru/patsientam/zabolevanija/rodinki/
- https://lit-clinic.ru/about/articles/neset-li-rodinka-ugrozu/