Гиперплазия эндометрия – симптомы, диагностика и лечение. Читайте полезную статью от медицинского центра «Формула здоровья».
Гиперплазия эндометрия – симптомы и лечение
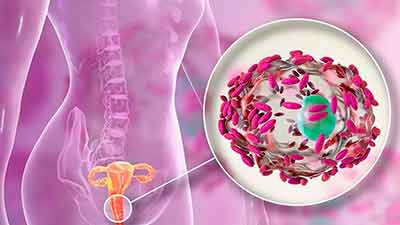
 Матка женщины состоит из двух слоев: внутренний базальный слой и наружный функциональный. Именно наружный слой реагирует на гормональные изменения цикла и отторгается ежемесячно с менструацией. В случае гормональных нарушений происходит разрастание функционального эндометрия, что является патологией, и при отсутствии лечения существует риск возникновения атипичных клеток, что относится к предраковым заболеваниям.
Матка женщины состоит из двух слоев: внутренний базальный слой и наружный функциональный. Именно наружный слой реагирует на гормональные изменения цикла и отторгается ежемесячно с менструацией. В случае гормональных нарушений происходит разрастание функционального эндометрия, что является патологией, и при отсутствии лечения существует риск возникновения атипичных клеток, что относится к предраковым заболеваниям.
Основная причина чрезмерного разрастания эндометрия – это повышенная выработка эстрогенов и недостаток прогестерона. Чаще всего, данная патология диагностируется у женщин в предменопаузе и у девочек- подростков. Оба состояния связаны с гормональной перестройкой организма. Для гиперплазии эндометрия характерен ановуляторный цикл – отсутствие овуляции.
Клиника Dr. AkNer: диагностика и лечение аденомиоза любой степени. Индивидуальные схемы терапии, подбор препаратов, виды проводимых операций.
Виды и стадии
Основные разновидности заболевания:
- Очаговый аденомиоз. Разрастание тканей происходит в форме отдельных очагов.
- Узловой аденомиоз. Основной признак – аденомиомы (узлы), по форме напоминающие миому. Они представлены полостями с плотной оболочкой и кровяным наполнением.
- Диффузный аденомиоз. Одна из сложных форм, при которой в эндометрии не наблюдаются отдельные очаги.
- Диффузно-узловая форма аденомиоза. Наблюдаются признаки узловой и диффузной форм.
Какие степени аденомиоза существуют:
- Первая. Затронут только подслизистый слой эндометрия.
- Вторая. Клетки распространяются уже на мышечный слой, но поражают не более половины его глубины.
- Третья. Поражены подслизистый слой и более 50% глубины мышечного слоя.
- Четвертая. Процесс затрагивает уже весь мышечный слой, а также может затрагивать соседние ткани.
Климакс (менопауза) — процесс утраты репродуктивной функции. Он запускается в женском организме в среднем после 45-и лет и представляет собой ряд гормональных изменений, которые могут сопровождаться определенными неприятными симптомами. Чаще всего к таким симптомам при климаксе относится боль в груди и увеличение молочных желез.
Увеличение груди во время климакса
- набухание, связанное с ростом жировой ткани, которая постепенно вытесняет железистую — кстати, если употреблять много соленых продуктов и кофе, грудь будет набухать быстрее;
- нагрубание — постепенное затвердевание груди, сопровождающееся болью и дискомфортом при прикосновении к железам, обусловлено застойными процессами в венах и отеком соединительной ткани.

На сегодняшний день бытует устоявшееся мнение, что для каждой женщины климакс – неизбежное физиологическое состояние, которое необходимо просто пережить. Но медицинские технологии не стоят на месте, и вопросы коррекции климактерических проблем все чаще интересуют многих пациенток.
Диагностика менопаузы и возможных осложнений
Диагностические мероприятия основываются на данных анамнеза жизни и жалобах пациентки. В большинстве случаев хроническое течение сопутствующих патологий затрудняет постановку диагноза, утяжеляет состояние женщины и провоцирует установление атипичных форм. Поэтому при наличии таких заболеваний диагностика климакса предполагает участие смежных врачей: эндокринолога, невропатолога и кардиолога.
Для получения полной информации назначаются следующие лабораторные тесты:
- биохимическое исследование крови
- анализ мочи
- гормональная панель (определение уровня эстрогенов, ФСГ и ЛГ)
- тиреоидная панель (ТТГ, АкТГ)
- цитологическое исследование.
Инструментальная диагностика при климаксе направлена на выявление или исключение органических патологий, поэтому в обязательном порядке назначаются электрокардиография и УЗИ органов малого таза.
Приходит время, половая функция у представительниц прекрасного пола угасает, и они начинают замечать у себя первые признаки климакса, являющегося сигналом к окончанию важного периода в жизни женщин
Что делать при первых признаках климакса?
Климакс – это нормальный физиологически обусловленный процесс, символизирующий определенный износ организма, бороться с которым не имеет смысла. Можно повысить упругость кожи посредством специальных косметических методов и средств, уменьшить симптоматику менопаузы при помощи препаратов, назначенных врачом-специалистом, но вернуть организму молодость и способность к воспроизведению попросту невозможно.
Другое дело, если климакс по какой-то причине наступил очень рано. Ранее наступление менопаузы чревато различными осложнениями. У таких пациенток велик риск развития опасных сердечно-сосудистых патологий. Нарушения гормонального фона могут спровоцировать появление доброкачественных, а зачастую и злокачественных новообразований в области молочных желез и яичников. Ухудшается минерализация костной ткани, вследствие чего развивается остеопороз.
Гипертония, атеросклероз сосудов, сахарный диабет, ожирение, бесплодие – это заболевания, благодатной почвой для развития которых становится именно ранний климакс. Именно поэтому так важно при появлении первых признаков климакса в возрасте до 40 лет сразу же обратиться за консультацией к врачу-гинекологу, эндокринологу и возможно даже психиатру. И этого не нужно стесняться, когда речь идет о здоровье женщины.
В любом случае, когда бы климакс ни наступил, назначать лечение симптомов самостоятельно дело неблагодарное, поскольку может привести к неприятным последствиям. Ведь только врач может подобрать необходимые препараты и средства исходя из особенностей и потребностей организма, о которых самому пациенту известно немного.
Обычно при легкой и средней тяжести течения климакса медикаментозное лечение не требуется, достаточно народных средств, помогающих бороться с раздражительностью, бессонницей и головными болями. В тяжелых случаях врачи прибегают к медикаментозной терапии в комплексе с физиотерапией, водотерапией, гомеопатией, средствами народной медицины, сеансами психолога и психотерапевта, санаторным лечением.
Существуют специальные препараты комплексного действия, такие как «Ременс», «Климоксан», «Ци-клим», «Феминал» и др., облегчающие состояние женщин при климаксе. Но, несмотря на то, что они в целом безопасны и имеют небольшое количество побочных действий, предугадать, какое влияние они окажут на каждую конкретную женщину очень тяжело. Ведь у каждой из нас свои «болячки» и «заморочки».
Ограничиваться лишь рецептами народной медицины в виде успокоительных травок и различных настоев, не оказывающих негативного воздействия на организм, тоже не всегда удается, ведь климакс может проявляться по-разному в каждом конкретном случае. Назначение более сильных препаратов-антидепрессантов находится опять-таки в компетенции врача-специалиста.
Ранний климакс опасен развитием различных осложнений, таких как остеопороз. Для его предупреждения и лечения может понадобиться прием специальных препаратов-бисфосфонатов («Памифос», «Остеомакс» и др.), соединений кальция и витамина Д, в том числе в составе витаминно-минеральных комплексов и препаратов от остеопороза. Назначать себе такие препараты самостоятельно не менее опасно, чем средства от повышенного давления, являющегося одним из симптомов климакса.
К тому же при раннем наступлении климакса негормональное лечение вряд ли даст нужный результат, а к назначению гормональных средств нужно подходить с особой осторожностью, ведь как недостаток гормонов, так и их избыток может негативно сказаться на здоровье пациента.
В обзоре обосновано патогенетическое действие негормональных средств в терапии менопаузальных симптомов и дана оценка их эффективности.
Менопаузальный синдром: симптомы и механизм их возникновения — ключ к пониманию альтернатив патогенетического лечения
В настоящем обзоре опубликованных клинических исследований обосновано патогенетическое действие негормональных средств (тофизопама и сухого экстракта красного клевера) в терапии менопаузальных симптомов и дана оценка их эффективности. Показано, что менопаузальные симптомы имеют очевидную связь с нарушениями выработки нейротрансмиттеров (серотонина и норадреналина), что позволяет эффективно использовать атипичные бензодиазепины (Грандаксин) и изофлавоны (Феминал) для лечения расстройств, ассоциированных с инволютивными изменениями женской репродуктивной системы в период менопаузы. Оба препарата снижают частоту и выраженность приливов, тревожно-депрессивного синдрома, нарушений сна. Феминал, обладающий эстрогеноподобным эффектом, кроме того, оказывает положительное действие на состояние слизистых оболочек влагалища и мочевыводящих путей, улучшает когнитивные функции, снижает выраженность обменно-эндокринных нарушений у женщин в постменопаузе. Разработан алгоритм выбора схем лечения менопаузального синдрома (монотерапия или комбинация негормональных средств).
Таким образом, учитывая накопленные сведения об эффективности атипичного бензодиазепина Грандаксин и фитоэстрогена Феминал в лечении расстройств, ассоциированных с менопаузой, можно рекомендовать их использование в случаях, когда применение менопаузальной гормональной терапии ограничено.
Ключевые слова: менопауза, менопаузальный синдром, серотонин, норадреналин, тофизопам, Грандаксин, фитоэстрогены, изофлавоны, гинестеин, Феминал.
Для цитирования: Г.Б. Дикке Менопаузальный синдром: симптомы и механизм их возникновения — ключ к пониманию альтернатив патогенетического лечения. РМЖ. Мать и дитя. 2019;2(1):57-64. DOI: 10.32364/2618-8430-2019-2-1-57-64.
Menopausal syndrome: associated symptoms and their mechanisms are the keys to comprehend alternative pathogenic treatment
G.B. Dikke
Academy of Medical Education named F.I. Inozemtsev, St. Petersburg, Russian Federation
This article provides pathogenic basis for the effect of non-hormonal medications (i.e., tofisopam and red clover dry extract) to manage menopausal symptoms and evaluates their efficacy by the results of clinical trials. Menopausal symptoms are clearly related with abnormal neurotransmitter production (serotonin and noradrenalin). Therefore, atypical benzodiazepines (e.g., Grandaxin) and/or isoflavones (Feminal) may be effective for the disorders associated with the involution of female reproductive system after menopause. Both agents reduce the rate and severity of hot flashes, anxious depression, and sleep disorders. In addition, Feminal which demonstrates estrogen-like effect improves vaginal and urinary mucosa health and cognitive functions and reduces the severity of metabolic endocrine disorders in postmenopausal women. The algorithm of treatment choice for menopausal syndrome (i.e., monotherapy of combination of non-hormonal medications) was developed.
Hence, the data on the efficacy of atypical benzodiazepine, Grandaxin, and isoflavone, Feminal, for menopausal symptoms allow to recommend these agents when menopause hormonal therapy is limited.
Key words: menopause, menopausal syndrome, serotonin, noradrenalin, tofisopam, Grandaxin, phytoestrogens, isoflavones, gynestein, Feminal.
For citation: Dikke G.B. Menopausal syndrome: associated symptoms and their mechanisms are the keys to comprehend alternative pathogenic treatment. Russian Journal of Woman and Child Health. 2019;2(1):57–64.
В обзоре обосновано патогенетическое действие негормональных средств в терапии менопаузальных симптомов и дана оценка их эффективности.
Характеристика и патогенез симптомов, связанных с менопаузой
Вазомоторные симптомы возникают у большинства женщин во время менопаузального перехода. О приливах сообщают до 85% женщин [5]. При этом у 55% они начинаются до начала нарушения менструального цикла, которое определяет вступление в менопаузальный переход [6]. Их частота и степень тяжести возрастают по мере приближения к менопаузе, достигая пика в конце его и снижаясь в течение следующих нескольких лет [7].
Метаанализ 10 исследований с общим количеством женщин 35 445 подтвердил среднюю 4–5-летнюю длительность приливов, при этом они начинались примерно за год до последней менструации [8]. Вазомоторные симптомы могут продолжаться дольше, чем считалось ранее, — до 10 и более лет [2].
Причина возникновения приливов до настоящего времени точно не установлена. Наиболее приемлема теория, подразумевающая перестройку и сужение сосудов кровеносной системы в связи с колебаниями или потерей выработки эстрогенов, которые оказывают влияние на центр терморегуляции. Норадреналин — нейротрансмиттер, который отвечает за снижение установочной точки терморегуляции. Показано, что до прилива и во время него уровень метаболитов норадреналина в плазме крови повышается, в результате установочная точка терморегуляции снижается, что приводит к вазодилатации и ощущению прилива.
Ингибируют продукцию норадреналина в головном мозге серотонин и эндорфины. Когда уровень эстрогенов в плазме крови снижается, концентрация серотонина и эндорфинов также снижается и их тормозящее влияние на секрецию норадреналина уменьшается [9]. Некоторые авторы связывают действие серотонина с активацией рецептора 5-гидрокситриптамина (серотонина, 5-HT 2A) в гипоталамусе, в результате чего изменяется регуляция температуры тела, что и вызывает «горячие вспышки» [6]. Независимо от причины, вызывающей приливы, гормональные и негормональные схемы лечения облегчают вазомоторные симптомы.
Ко времени наступления постменопаузы более 50% женщин сообщают о нарушении сна [10]. Объективно подтвержденная фрагментация сна (частые пробуждения) коррелирует с высокой частотой умеренных/тяжелых приливов, что, в свою очередь, связано с повышением уровня артериального давления (АД). Отмечается значимая корреляция уровня ночного АД с цереброваскулярными и кардиальными осложнениями и повышением общей смертности у женщин [11].
Отмечается, что корреляция между уровнем ночного АД и общей смертностью от сердечно-сосудистых событий для женщин достоверно выше, чем для мужчин (p=0,023). При этом доля потенциально предупреждаемых сердечно-сосудистых причин смертности составила 23,1% против 12,3% соответственно [11].
Анализ особенностей инсомнии может помочь выработать оптимальное лечение. Так, женщины, которые сообщают о ночных пробуждениях в сочетании с ночным гипергидрозом, являются кандидатами на гормональную терапию. При расстройствах настроения, тревожности и депрессии, трудностях с засыпанием и/или ранних пробуждениях может потребоваться применение анксиолитиков. Апноэ во сне часто лечат с помощью устройств постоянного положительного давления в дыхательных путях. Синдром «беспокойных ног» можно лечить агонистами дофамина и опиоидов [12].
Несколько крупных когортных исследований показали повышенный риск лабильности настроения и тревоги во время менопаузального перехода и приблизительно трехкратное повышение риска развития депрессии во время постменопаузы по сравнению с пременопаузой; в какой-то момент менопаузы примерно 20% женщин подвержены депрессии [13].
Доказано, что депрессия — это результат нарушений регуляции моноаминергических путей в центральной нервной системе (в серотонинергической и норадренергической системах), находящихся под влиянием изменений уровня эстрогенов. В моделях на животных введение эстрогена вызывает изменения в нейротрансмиссии серотонина в миндалевидном теле, гиппокампе и гипоталамусе [14].
В обзоре N. Santoro et al. отмечается, что низкий уровень эстрогена в перименопаузе является важным фактором развития депрессии у некоторых женщин, но полностью не объясняет повышенного риска депрессии в этой популяции. Кроме того, эти данные указывают на возможность антидепрессивного действия эстрадиола у женщин с перименопаузальной, но не постменопаузальной депрессией в ответ на терапию эстрогенами [2]. В этой же работе подчеркивается, что менопаузальную гормональную терапию (МГТ) следует использовать с осторожностью у женщин с депрессией и сопутствующими вазомоторными симптомами, поскольку они с меньшей вероятностью реагируют на терапию эстрогенами. Препаратов с эстрогенами также следует избегать при лечении депрессивных симптомов у женщин в постменопаузе из-за отсутствия доказанной эффективности и повышенного риска побочных эффектов.
Многие женщины жалуются на изменения когнитивных функций во время перименопаузы, при этом 62–82% из них сообщают об ухудшении памяти и концентрации внимания. В целом когнитивные симптомы более распространены в постменопаузе, нежели на ранних стадиях перехода к менопаузе [15]. Это подтверждается продольным обсервационным исследованием 2124 участниц со средним возрастом 54 года и продолжительностью наблюдения 6,5 года. Показано, что когнитивные функции в среднем снизились на 4,9% за 10 лет, а средние показатели вербальной эпизодической памяти — на 2% за тот же период [16]. Забывчивость и трудности с концентрацией внимания тесно коррелируют с приливами, тревогой, депрессивным настроением, нарушением сна и негативным восприятием своего здоровья [17]. L. Drogos et al. доказали корреляцию объективных/субъективных изменений памяти и вазомоторных проявлений средней и тяжелой степени (R 2 =0,057) [18].
Серотонин также играет существенную роль в рассматриваемых процессах: исследования на животных показали, что изменения в серотонинергической передаче оказывают влияние на память. Введение эстрадиола овариэктомизированным грызунам приводило к изменениям уровня серотонина и его метаболизма [19]. В исследованиях на людях неоднократно было показано, что память ухудшается из-за истощения триптофана и серотонина в мозге, и в настоящее время имеются доказательства эффективности применения эстрогенов при данных процессах [19].
Взаимосвязь между эстрогенами и когнитивными функциями оказалась весьма сложной, с проявлением различных эффектов, обусловленных составом препаратов для МГТ и сроками начала терапии. На практике это вызывает определенные затруднения в выборе препарата и получении желаемого эффекта от его применения [20–22].
Таким образом, все рассматриваемые выше менопаузальные симптомы возникают на фоне гипоэстрогении, наступающей вследствие возрастных инволютивных процессов или искусственной (хирургической, медикаментозной) менопаузы, и в то же время имеют очевидную связь с нарушениями выработки нейротрансмиттеров (в первую очередь серотонина и норадреналина). Это позволяет предположить иные, кроме эстрогенсодержащих препаратов, средства воздействия на механизмы возникновения менопаузальных симптомов с целью их редукции, которые требуются в ситуациях недостаточной эффективности МГТ, при наличии противопоказаний или ее неприемлемости (например, при отказе пациентки). То есть препараты, влияющие на приливы и другие симптомы, должны повышать уровень серотонина и эндорфинов или снижать продукцию норадреналина.
Механизм действия и клиническая эффективность негормональных лекарственных средств — атипичных бензодиазепинов
Механизм действия и клиническая эффективность негормональных средств с эстрогеноподобным действием — фитоэстрогенов
Благодаря многочисленным работам по изучению соединений, способных уменьшить тяжесть менопаузальных симптомов, были открыты биологически активные вещества или их предшественники, содержащиеся в некоторых растениях. Такие соединения, названные фитоэстрогенами, были подразделены на 2 группы: изофлавоны, соответствующие по структуре гетероциклическим фенолам, и лигнаны, структурно относящиеся к классу дифенолов. Связь между более высоким поглощением изофлавонов и снижением частоты приливов, связанных с менопаузой, впервые была описана в 1992 г. на основе более низкой частоты приливов в странах с высоким потреблением сои в рационе.
На сегодняшний день наиболее изучены изофлавоны (генистеин, дайдзеин и глицитин) — производные Р-гликозидов. Они содержатся в больших количествах в соевых бобах, капусте и красном клевере. В кишечнике Р-гликозиды подвергаются метаболизму, в результате чего образуются эстрогеноподобные вещества, часть из которых (формононетин и биоканин-А) метаболизируются до дайдзеина, эквола и генистеина, обладающих наибольшей эстрогенной активностью [30].
Изофлавоны связываются с рецепторами эстрогенов и оказывают влияние, подобное эстрогенам [31]. В зависимости от эстрогенной насыщенности организма они оказывают слабое антиэстрогенное или, наоборот, эстрогенное воздействие, т. е. действуют как селективные модуляторы эстрогеновых рецепторов, но в отличие от эндогенных эстрогенов не вызывают пролиферации гормонозависимых тканей.
Взаимодействуя в основном с рецепторами типа b, широко представленными в лимбико-ретикулярном комплексе и гипоталамусе, фитоэстрогены оказывают основное влияние на сосуды и нервную систему — нормализуют синтез и обмен катехоламинов (серотонина, дофамина, норадреналина) и повышают уровни β-эндорфина и нейротензина. При этом происходит нормализация активности центра терморегуляции и тонуса вегетативной нервной системы, достигается незначительный гипотензивный и седативный эффект и улучшается качество сна [30].
Метаанализ 19 исследований, выполненный K. Taku et al., показал, что прием соевых изофлавонов (медианная доза 54 мг) в течение 1,5–12,0 мес. снизил частоту приливов на 20,6% (p<0,001) и их тяжесть на 26,2% (p=0,001) по сравнению с плацебо. Добавки изофлавона, содержащие более 18,8 мг генистеина (медиана для всех исследований), были более чем в 2 раза эффективнее в снижении частоты приливов, чем добавки с более низким содержанием [32]. Более поздний метаанализ и систематический обзор подтвердили, что фитоэстрогены приводят к значительно большему снижению частоты приливов по сравнению с плацебо (объединенная средняя разница 0,89, р<0,005) [33].
Однако данные разных исследователей неоднозначны и часто подвергаются сомнению, поскольку ряд экзогенных и эндогенных факторов, влияющих на ответ на лечение, недостаточно учитываются, на это обращают внимание эксперты Кохрейновского сообщества [34]. В частности, фитопрепараты содержат Р-гликозиды, которые должны в результате метаболизма перейти в агликолевую форму, для чего необходима нормальная работа микробиоты кишечника, что далеко не всегда характеризует женщин в постменопаузе. Создание синтетических средств в агликолевой форме предполагает исключение этого недостатка, а также обеспечивает подбор адекватной дозы, что также важно для обеспечения желаемого эффекта (при изучении потребления соевых пищевых продуктов испытуемыми выявлено, что среднее потребляемое ими количество не обеспечивало поступления 30 мг изофлавонов, т. е. было недостаточным для облегчения приливов) [30].
Состав изофлавонов также имеет значение. Так, средства с преимущественным содержанием генистеина оказывают большее действие, поскольку он проявляет максимальные среди фитогормонов эстрогеноподобные свойства [30, 31]. Для того чтобы обеспечить достаточный уровень генистеина, вдвое превышающий пороговый уровень воздействия, необходимый для облегчения приливов, в организм должно поступать не менее 30 мг/сут синтетического генистеина [34], именно столько поступает в организм азиатских женщин, употребляющих традиционную пищу.
В настоящее время накоплено немало информации о влиянии 30–50 мг синтетического генистеина на приливы жара у женщин в постменопаузе. Выводы, сделанные в 2018 г. на основании последнего систематического обзора, объединившего исследования 2013–2017 гг. (25 статей, в т. ч. 7 метаанализов, 14 рандомизированных, 2 когортных и 2 перекрестных исследования), более не оставляют сомнений: фитоэстрогены, обладающие эстрогеноподобным эффектом, могут рассматриваться в качестве терапии для купирования симптомов менопаузы и улучшения качества жизни женщин [35].
Анализ 11 рандомизированных клинических исследований в систематическом обзоре 2015 г. показал, что изофлавоны экстракта красного клевера снижают частоту приливов по сравнению с плацебо (среднее отклонение —1,99; p=0,07), при этом отмечалось уменьшение интенсивности приливов на 47–85% против остававшихся стабильными базовых показателей в группах плацебо. Максимальные статистически значимые изменения происходили к 10-й нед. и после 12-й нед. стабилизировались и оставались практически постоянными. При приеме экстракта красного клевера и препаратов МГТ частота приливов у пациенток снизилась на 51 и 93% соответственно (p=0,01). Число пациенток, сообщивших о ночной потливости, уменьшилось с 96 до 30% в группе принимавших экстракт красного клевера против уменьшения с 96 до 92% в группе плацебо (р<0,05) [33]. В одном из анализируемых источников частота этого симптома снизилась еще больше — на 73% [36].
Применение суммарно 80 мг изофлавонов в течение 90 дней было связано со значительным снижением тревожности на 77% и частоты депрессивных симптомов на 80,6% [37].
Проведены 13 исследований по изучению влияния изофлавонов сои и красного клевера на когнитивные функции. Пять исследований показали значительные улучшения для пространственной памяти и для тестов исполнительной функции [38]. В тесте на невербальную кратковременную память женщины, употреблявшие изофлавоны, показали большее улучшение, чем употреблявшие плацебо, но не претерпели изменений долговременная память и постоянное внимание. Тем не менее лечение дало значительно лучшие результаты в двух тестах функции лобной доли: умственной гибкости и способности планирования.
В рандомизированном слепом плацебо-контролируемом клиническом исследовании у 72 женщин в период менопаузы со средним значением индекса Куппермана 15 баллов (средняя степень тяжести), которые были случайным образом распределены на группу с приемом плацебо и группу с приемом 45 мг изофлавонов красного клевера, в течение 8 нед. изучали качество жизни по опроснику MENQoL (Menopause-Specific Quality of Life Questionnaire), состоящему из 4 доменов и 29 пунктов. В результате лечения была значительно снижена, по сравнению с исходными значениями, средняя оценка общего качества жизни, вазомоторного, психосоциального и физического доменов. Однако различия между двумя группами не были статистически значимыми, что можно объяснить недостаточной продолжительностью курса лечения (2 мес.) и выраженным плацебо-эффектом, который мог скрывать реальную эффективность красного клевера [39].
Учеными Венского университета доказано, что действие изофлавонов красного клевера, содержащегося в Феминале, совпадает с действием эстрогена на женский организм в большей степени, чем действие изофлавонов сои и цимицифуги [40].
Российскими исследователями изучалась эффективность применения Феминала у женщин, находящихся в хирургической менопаузе и медикаментозной псевдоменопаузе (при приеме агонистов гонадотропин-рилизинг-гормона (аГнРГ)). Для устранения симптомов гипоэстрогенемии Феминал назначался по 1 капсуле (100 мг сухого экстракта красного клевера, стандартизованного до 40% изофлавонов, т. е. 40 мг) 1 р./день в течение 3 мес. с 7–10-х сут послеоперационного периода или с конца 1-го мес. применения аГнРГ [41].
Авторами выявлена высокая частота клинических проявлений менопаузального синдрома: в 1-й группе они отмечены у 77% пациенток на 5–7-е сут послеоперационного периода, во 2-й — у 41% на 3–4-й нед. от начала приема аГнРГ. Эффект Феминала проявлялся уже через 2–4 нед. и достигал максимума через 3 мес., что выражалось в исчезновении или уменьшении нейровегетативных и психоэмоциональных симптомов у 57 и 68% пациенток соответствующих групп (уровень статистической достоверности не указан). При анализе липидного спектра крови авторами отмечено снижение общего холестерина и триглицеридов [41].
В исследовании И.Ю. Ильиной и соавт. у пациенток с типичными проявлениями менопаузального синдрома, применявших Феминал, ММИ снизился с 30,6±4,2 до 9,2±2,8 балла против 31,3±4,3 и 32,4±4,4 у пациенток, отказавшихся от лечения (уровень статистической достоверности не указан). Степень депрессии составила 15,1±6,0 балла до лечения и 3,2±3,4 балла после лечения против 16,7±5,2 и 21,3±5,5 балла соответственно. Степень тревожности снизилась с 14,1±13,8 до 4,9±7,9 балла против 16,5±14,5 и 20,1±11,9 балла соответственно [42].
Среди женщин в пери- и ранней постменопаузе (до 3 лет) в среднем возрасте 51,3 года с наличием менопаузальных симптомов средней степени тяжести, получавших экстракт красного клевера в дозе 40 мг/день на протяжении года, статистически значимое снижение ММИ было достигнуто через 3 мес. и сохранялось на протяжении 6 мес., но к 12-му мес. терапии достигнутый эффект сохранялся лишь у 24% пациенток. Авторы установили, что у женщин, принимавших Феминал, уровни гонадотропных гормонов в крови, так же как и уровень эстрадиола (Э2), не претерпевали значимых изменений, тогда как у женщин, не принимавших Феминал, концентрация Э2 снижалась (р=0,007) [43].
Важной является динамика уровней серотонина и дофамина в сыворотке крови, свидетельствующая о патогенетической составляющей действия экстракта красного клевера: к 3-му мес. произошло повышение уровня серотонина с 116,8±43,5 до 136,0±71,8 нг/мл (р=0,04), дофамина — с 0,063±0,02 до 0,088±0,03 мг/мл (р=0,002) в отличие от контроля, где эти изменения не были статистически значимыми. К 12-му мес. достигнутые показатели оставались выше по сравнению с исходными значениями. Влияния Феминала, принимаемого в течение года, на показатели толщины эндометрия и маммографической плотности молочной железы не выявлено [43].
Интересен факт увеличения уровня тестостерона на 22%, выявленный М. Imhof et al. [44]. Данное обстоятельство говорит о возможном влиянии изофлавонов на состояние урогенитального тракта и сексуальную функцию. Действительно, позднее в исследовании М. Lipovac et al. было показано увеличение либидо на 18 против 5% в группе плацебо (по шкале 0–100) через 3 мес. На мочевые симптомы, такие как недержание мочи и дизурия, изофлавоны влияния не оказали [37].
Эксперты Международного общества по менопаузе обращают внимание на некоторые данные о полезной активности фитоэстрогенов при явлениях урогенитальной атрофии — всего 8-недельное пероральное применение 40 мг изофлавонов красного клевера привело к снижению количества парабазальных и увеличению поверхностных клеток, что увеличило индекс созревания эпителия влагалища [45].
Особого внимания заслуживают результаты исследований о влиянии изофлавонов на обменно-эндокринные функции организма у женщин в постменопаузе, обзор которых представлен в обновленном в 2018 г. анализе [46]. Так, у женщин с сахарным диабетом 2 типа, которым ежедневно давали 50 мг изофлавонов в течение 4-х нед., было отмечено снижение систолического (на 8 мм рт. ст.) и диастолического (на 3,4 мм рт. ст.) АД относительно контроля. У женщин в постменопаузе (но не в пременопаузе) уровень триглицеридов снижался на 9–10% при приеме изофлавонов в течение 3 мес., причем результаты были значительно выше при базовых уровнях триглицеридов более 178 мг/дл. Добавление в рацион 40 мг изофлавонов 1 р./день показало увеличение липопротеидов высокой плотности на 21% к 3-му мес., которое сохранялось на том же уровне через год при продолжении приема. Отмечено снижение концентрации липопротеидов низкой плотности и общего холестерина у женщин в постменопаузе с избыточным весом.
Экстракты красного клевера не оказывают существенного влияния на резистентность к инсулину, наблюдаемую у женщин в постменопаузе, либо даже несколько снижают ее, не способствуют снижению массы тела, даже если их употреблять в более высоких дозах (80 мг) в течение года [47].
Метаанализ показывает, что потребление фитоэстрогенов может предотвратить резорбцию кости (ослабление потери минеральной плотности кости до 5% при приеме 40 мг экстракта красного клевера в течение года). Этот благоприятный эффект наблюдался даже при низких дозах по крайней мере в течение 3 нед. приема фитоэстрогенов [48].
В одном исследовании у женщин в постменопаузе отмечено улучшение качества кожи при приеме в течение 90 дней добавок изофлавонов — общее улучшение составило 17,7–18,6 балла (по шкале 0–100), тогда при приеме плацебо улучшение составило лишь 5,0–6,2 балла, улучшилось также качество волос на 6,3–7,3 балла (при приеме плацебо — на 0,2–4,2 балла) [37].
Подтверждение безопасности долговременного приема генистеина в дозе 54 мг/день было получено в рандомизированном двойном слепом плацебо-контролируемом исследовании длительностью до 3 лет, проведенном с участием женщин в постменопаузе. Оценку профиля безопасности агликона генистеина проводили в отношении рака молочной железы, эндометрия и влияния на кости. Через 36 мес. генистеин существенно не изменил маммографическую плотность молочной железы или толщину эндометрия, экспрессия BRCA1 и BRCA2 сохранялась, тогда как обмен сестринских хроматид уменьшился по сравнению с аналогичными показателями в группе плацебо.
Увеличение минеральной плотности шейки бедра и поясничного отдела позвоночника было выше при использовании генистеина, чем при приеме плацебо [49].
Отсутствие влияния на толщину эндометрия подтверждается систематическим обзором, в котором показано статистически незначимое увеличение М-ЭХО (стандартизированная разница средних 0,022; 95% доверительный интервал: от -0,380 до 0,424, p=0,92) либо снижение на 0,55 мм (р<0,001) по сравнению со снижением на 0,18 мм (р=0,15) в контроле (статистическая разница между группами достоверна, р=0,001) [36].
Таким образом, Феминал рекомендуют принимать по одной капсуле (40 мг) в день в течение 3–6 мес. или 2–3 лет. Количество изофлавонов в каждой капсуле соответствует суточной потребности организма европейской женщины. Показаниями к применению являются менопаузальные симптомы у женщин, находящихся в доменопаузальном и менопаузальном периодах [50].
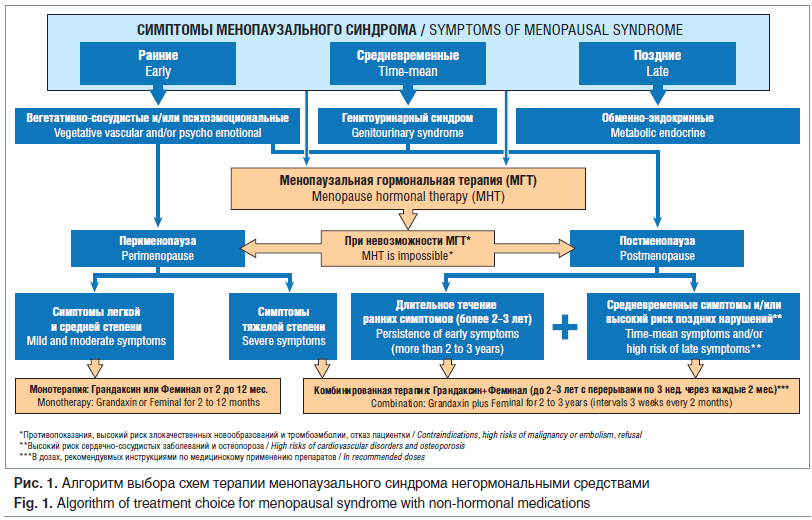
К факторам, которые необходимо учитывать при выборе между МГТ, бензодиазепинами и фитотерапией или их комбинацией, относятся: наличие гормонально зависимых заболеваний органов репродуктивной системы, факторов риска тромбоэмболии и онкологических заболеваний, нарушения липидного спектра крови и другие факторы риска, желание пациентки, а также степень выраженности и продолжительность симптомов (рис. 1).
Заключение
Учитывая все накопленные на сегодняшний день данные, можно рекомендовать в качестве альтернативы МГТ использование атипичных бензодиазепинов (Грандаксин) и/или изофлавонов (Феминал) для лечения расстройств, ассоциированных с инволютивными изменениями женской репродуктивной системы в период менопаузы.
Сведения об авторе:
Дикке Галина Борисовна — д.м.н., профессор кафедры акушерства и гинекологии с курсом репродуктивной медицины.
АЧОУ ДПО «Академия медицинского образования им. Ф.И. Иноземцева». Россия, 190013, г. Санкт-Петербург, Московский пр., д. 22, литера М.
Контактная информация: Дикке Галина Борисовна, e-mail: galadikke@yandex.ru. Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 17.01.2019.
About the author:
Galina B. Dikke — MD, PhD, Professor of the Department of Obstetrics and Gynecology with a course of reproductive medicine.
Academy of Medical Education named F.I. Inozemtsev. 22, letter M, Moskovskiy Ave, St. Petersburg, 190013, Russian Federarion.
Contact information: Galina B. Dikke, e-mail: galadikke@yandex.ru. Financial Disclosure: author has no a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 17.01.2019.
Источники
- https://formula-zd.ru/stati/giperplaziya-endometriya-simptomy-i-lechenie/
- https://drakner.ru/gynecology/chto-takoe-adenomioz-u-zhenshchin-est-li-opasnost-razvitiya-raka/
- https://mammo-center.ru/blog/bol-i-uvelichenie-grudi-pri-klimakse
- https://expert-clinica.ru/diseases/menopauza-klimaktericheskiy-sindrom
- https://ilive.com.ua/health/pervye-priznaki-menopauzy-ili-nachalo-novogo-perioda-v-zhizni-zhenshchiny_117129i88395.html
- https://www.rmj.ru/articles/ginekologiya/Menopauzalynyy_sindrom_simptomy_i_mehanizm_ih_vozniknoveniya__klyuch_k_ponimaniyu_alyternativ_patogeneticheskogo_lecheniya/